Malaltia d'Alzheimer
La malaltia d'Alzheimer, o simplement alzheimer,[1] és la demència més comuna. És incurable, degenerativa i terminal. Va ser descrita per primer cop pel psiquiatre i neuròleg alemany Alois Alzheimer durant l'any 1906, per la qual cosa se li va donar el seu nom. En general es diagnostica en persones majors de 65 anys,[2] malgrat que hi ha casos d'aparició precoç, els quals, tot i que amb menor prevalença, es poden donar força abans. Aproximadament, es calcula que al setembre de 2009 al món hi havia més de 35 milions de casos registrats.[3] Segons sembla, la prevalença d'aquesta malaltia podria assolir els 107 milions de persones el 2050.
Malgrat que la causa d'aquesta malaltia és diferent per a cada cas, hi ha força símptomes comuns.[4] Els primers a manifestar-se solen ser confosos per simples efectes de l'edat o causes de l'estrès.[5] En aquestes primeres etapes, el símptoma més comú que es detecta és la pèrdua de memòria, així com la dificultat per recordar coses apreses recentment. Quan un metge n'és informat i se sospita de la presència d'Alzheimer, el diagnòstic generalment es confirma amb una avaluació del comportament del pacient i amb tests cognitius, tot i que, si es pot, sovint també se li fa escàner cerebral.[6]
A mesura que la malaltia avança, apareixen símptomes com la confusió, la irritabilitat i l'agressivitat, canvis d'humor, pèrdua de memòria a llarg termini i de sensibilitat.[5][7] Gradualment, també es perden les funcions corporals, tendint finalment cap a la mort.[8] El pronòstic individual és difícil d'assegurar, ja que la durada de les etapes és molt variable. L'Alzheimer, per altra banda, presenta un període indeterminat de temps mentre es desenvolupa, abans d'esdevenir del tot evident. Per això, és possible que progressi sense diagnosticar durant força anys. La mitjana de vida una vegada diagnosticat és d'aproximadament set anys.[9] Menys del 3% dels individus viu més de 14 anys després del diagnòstic.[10]
Les causes i la progressió de la malaltia no són clares. Els estudis indiquen que la malaltia està associada a les plaques senils i cabdells neurofibrilars en el cervell.[11] Els tractaments que s'utilitzen actualment per tractar-la causen petits beneficis simptomàtics; però encara no hi ha tractament per retardar o detenir la malaltia. El 2008 es van dur a terme més de 500 assajos clínics per intentar identificar un possible tractament, però encara és aviat per determinar si alguna d'aquestes intervencions i estratègies estudiades presenten resultats prometedors.[12] Per prevenir la malaltia, s'acostumen a recomanar hàbits no invasius o estils de vida, però no hi ha cap prova ferma de la relació entre les recomanacions i la probabilitat de patir Alzheimer. Per exemple, es creu que l'estimulació mental, l'exercici i una dieta equilibrada ajudarien tant a prevenir com a millorar les condicions un cop s'ha expressat la malaltia.[13]
Ja que l'Alzheimer es tracta d'una malaltia incurable i degenerativa, és essencial saber portar els pacients. Per tant, el rol de cuidador és preferiblement adoptat pel cònjuge o un parent proper,[14] ja que les característiques de la malaltia fan que recaigui una gran càrrega sobre el portador d'aquest rol; amb l'avenç malaltia incrementa la pressió, i acaba implicant la vida del cuidador en l'àmbit social, psicològic, físic i econòmic[15][16][17] En els països desenvolupats, aquesta patologia és una de les més costoses per a la societat.[18][19]
Característiques[modifica]
El transcurs de la malaltia es divideix en quatre etapes, amb models progressius d'impediments cognitius i funcionals
Pre-demència[modifica]
Els primers símptomes que es manifesten solen ser confosos per simples efectes de l'edat o causes de l'estrès.[5] Un test neuropsicològic detallat pot revelar lleugeres dificultats cognitives fins a vuit anys abans que la persona compleixi els criteris clínics que defineixen el diagnòstic d'Alzheimer.[20] Aquests primers símptomes poden afectar les activitats quotidianes més complexes.[21] El dèficit que més destaca és la pèrdua de memòria, que s'expressa com una dificultat per recordar fets apresos recentment i incapacitat de retenir nova informació.[20][22]
En aquests primers estadis també resulten simptomàticament significatius els problemes subtils amb funcions executives o d'atenció, de planificar, de flexibilitat i de pensament abstracte o bé deteriorament de la memòria semàntica (recordar el significat de les paraules i poder relacionar conceptes).[20] També és probable d'observar apatia, que acaba sent el símptoma neuropsiquiàtric més persistent al llarg del desenvolupament de la malaltia.[23] Aquest estadi preclínic també s'ha anomenat deteriorament cognitiu lleu,[22] però es discuteix si aquest terme correspon a una fase de diagnòstic diferent o si s'identifica com el primer esgraó de la malaltia d'Alzheimer.[24]
Les alteracions de la memòria que presenten els malalts d'Alzheimer i la que s'observa en el decurs de l'envelliment normal o en el decurs del deteriorament cognitiu de les persones d'edat avançada són dos processos cerebrals diferents.[25] En el cas de l'envelliment, és la recuperació de la informació, que depèn del lòbul frontal, que està afectada. En el cas de l'Alzheimer, és inicialment el procés d'emmagatzematge de la informació, que depèn de l'hipocamp, el que s'afecta. Així, una persona amb Alzheimer no pot emmagatzemar les informacions, mentre que una persona d'edat avançada pot emmagatzemar informació nova, però tindrà dificultat per recuperar-la.
Demència precoç[modifica]
És freqüent que el diagnòstic definitiu es doni als malalts amb deteriorament de l'aprenentatge i la memòria. En pocs, però, les dificultats amb el llenguatge, les funcions executives, la percepció (agnòsia) o l'execució de moviments (apràxia) són més prominents que els problemes de memòria.[26] Tot i així, l'Alzheimer no afecta a totes les capacitats de la memòria per igual: els fets i els records recents es veuen afectats en major grau que els records antics de la pròpia vida (memòria episòdica), les dades apreses (memòria semàntica) i la memòria implícita (la memòria de com fer anar el cos per fer coses, com utilitzar una forquilla per menjar).[27][28]
Els problemes amb el llenguatge, per altra banda, es caracteritzen principalment per una disminució tant del vocabulari i com de la fluïdesa de la parla, la qual cosa implica un empobriment en general del llenguatge oral i escrit.[26][29] En aquest punt, però, el pacient normalment és capaç de comunicar adequadament les seves idees bàsiques.[26][29][30] Tot i així, quan duu a terme tasques de motricitat fina com escriure, pintar o vestir-se, sol presentar alguna dificultat de coordinació o planificació de moviments (apràxia), però sovint són obviats.[26] A mesura que la malaltia progressa, els pacients sovint poden continuar duent a terme de forma independent algunes tasques, però sol necessitar ajuda, assistència o supervisió en algunes de les activitats més cognitives.[26]
Demència moderada[modifica]
El deteriorament progressiu acaba dificultant la independència, i els pacients deixen de ser capaços de dur a terme les activitats més bàsiques del dia a dia.[26] A més, les dificultats en la parla esdevenen evidents a causa d'una creixent incapacitat de recordar vocabulari, que condueix a freqüents substitucions de paraules incorrectes (parafàsia). De la mateixa manera, la capacitat d'escriure i llegir també es perden progressivament,[26][30] i les seqüències motores complexes esdevenen menys coordinades a mesura que la malaltia avança, incrementant el risc de caigudes.[26] Durant aquesta fase, els problemes de memòria empitjoren, i el pacient pot arribar a no recordar parents propers.[26] La memòria a llarg termini, que prèviament ja havia estat inactiva, resulta totalment deteriorada.[26]
Paral·lelament, els canvis neuropsiquiàtrics i de conducta adquireixen major prevalença, manifestant-se a través del dubte, la irritabilitat i una afectivitat magra, la tendència a plorar, esclats d'agressivitat i violència sobtats o resistència a les cures.[26] Aproximadament el 30% dels pacients desenvolupen males identificacions imaginàries i altres símptomes il·lusoris.[26] A més, també perden la noció del procés de la seva malaltia i les seves limitacions (anosognòsia),[26] desenvolupant problemes com la incontinència urinària,[26] els quals creen estrès a familiars i cuidadors i poden ser el motiu de traslladar el malalt de la cura de casa a serveis externs de cura a llarg termini.[26][31]
Demència avançada[modifica]
Durant aquesta etapa en la malaltia d'Alzheimer, el pacient ja és completament dependent dels seus cuidadors.[26] El llenguatge ja ha quedat reduït a frases curtes i simples, o bé a paraules soltes, i és molt freqüent que la persona es perdi completament en intentar parlar.[26][30] Malgrat aquesta pèrdua de les habilitats lingüístiques, sovint els pacients entenen i responen a senyals emocionals.[26] Tot i que l'agressivitat pot persistir, l'apatia i l'exhauriment són resultats molt més comuns.[26] A la fi, els pacients no poden dur a terme ni les tasques més simples sense ajuda.[26] La massa muscular i la mobilitat resten totalment deteriorades fins al punt que els malalts jeuen prostrats al llit, i no poden ni alimentar-se per si mateixos.[26] En aquest punt s'evidencia que l'Alzheimer és una malaltia terminal, tot i que la causa de mort no sol ser la malaltia per si sola, sinó un factor extern com una infecció de les úlceres o una pneumònia.[26]
Causes[modifica]
La causa o etiologia de la malaltia d'Alzheimer és encara desconeguda. S'han plantejat però diverses hipòtesis que permeten explicar parcialment la causa d'aquesta malaltia:
Hipòtesi colinèrgica[modifica]
És la més antiga i en la qual es basen la majoria dels fàrmacs que podem trobar actualment.[32] Proposa que l'Alzheimer ve causat per un baix nivell de síntesi del neurotransmissor d'acetilcolina. Malgrat tot, no ha pogut mantenir un ampli suport, ja que els fàrmacs que procuraven tractar els nivells d'acetilcolina no van ser gaire efectius. També s'han proposat altres efectes colinèrgics, com la iniciació de l'agregació a gran escala d'amiloide,[33] que produiria una inflamació neuronal generalitzada.[34]
Hipòtesi de l'amiloide[modifica]
Original[modifica]
El 1991, es va postular que els dipòsits d'amiloide beta (Aβ) són la causa fonamental de la malaltia.[35][36] Es basava en el fet que el gen de la proteïna precursora de l'amiloide beta (APP; amyloid precursor protein) es troba al cromosoma 21, que coincideix amb el de la trisomia que provoca la síndrome de Down, i gairebé la totalitat de les persones amb aquesta síndrome (una còpia extra del gen) desenvolupen Alzheimer al voltant dels 40 anys.[37][38]
A més, l'apolipoproteïna APO-E4, el factor genètic de major risc per l'Alzheimer, condueix a produir amiloide en excés ja abans que els símptomes de la malaltia aflorin. Per tant, es pot dir que els dipòsits d'Aβ precedeixen l'Alzheimer clínic.[39] Proves més fermes d'aquest fet es troben en el descobriment que els ratolins transgènics que expressen una forma mutant del gen humà APP desenvolupen plaques d'amiloide fibril·lar i una malaltia cerebral semblant a la de l'alzheimer humà amb dèficits d'aprenentatge espacial.[40]
Arran d'aquestes proves, es va trobar una vacuna experimental per netejar les plaques d'amiloide en assajos amb pacients precoços, però no van tenir cap efecte significant a l'hora d'evitar la demència.[41] Així, els científics van concloure que potser els Aβ no formaven plaques, sinó oligòmers (agregats de molts monòmers), com la forma patògena primària dels Aβ. Aquests oligòmers tòxics, també anomenats ADDLs (Amyloid-Derived Diffusible Ligands), s'adhereixen al receptor de la superfície de les neurones i canvien l'estructura de la sinapsi, i, per consegüent, irrompent la comunicació neuronal.[42] Un receptor dels oligòmers d'Aβ podria ser la proteïna Priònica (PRNP), la mateixa que ha estat relacionada amb la malaltia de les vaques boges i la pertinent patologia humana, anomenada malaltia de Creutzfeldt-Jakob. Aquesta proteïna permetria relacionar els mecanismes que sostenen els trastorns neurodegeneratius en aquesta malaltia amb els que es troben en cas d'Alzheimer.[43]
Actualització[modifica]
Durant el 2009 aquesta teoria ha estat actualitzada; i suggereix que hi podria haver una variant força pròxima de la proteïna beta-amiloide (i no necessàriament la beta-amiloide (Aβ) en si) que fos la principal culpable de l'alzheimer. A més, sosté que el mecanisme relacionat amb les amiloides que, en la fase de creixement ràpid del cervell (és a dir, en edats infantils), talla les connexions neuronals podria ser reactivat per processos relacionats amb l'edat i l'envelliment durant les últimes etapes de la vida, causant la fulminació de les neurones característica de l'alzheimer.[44]
Aquests supòsits es basen en els N-APP, uns fragments de l'extrem N-terminal de les APP, que es troben adjacents a la Aβ però poden escindir-se'n. Desencadenen l'autodestrucció de la neurona unint-se a uns receptors de la membrana neuronal anomenats receptors de la mort 6 (RD6; dead receptor 6) o bé TNFRSF21.[44] S'ha trobat que aquests receptors s'expressen abundantment en les regions del cervell més afectades per l'Alzheimer. Per tant, es creu que és possible que aquesta via N-APP/DR6 estigui activada en el cervell ancià causant-li la malaltia. Segons aquest model, per tant, la beta-amiloide (Aβ) presenta un rol complementari, basat en la disminució de la funció sinàptica.
Hipòtesi tau[modifica]
El 2004, però, un estudi va trobar que els dipòsits de plaques d'amiloide no es correlacionen del tot amb la pèrdua de neurones actives.[45] Aquesta observació va fer pensar que era l'anormalitat d'una proteïna tau la que iniciava el desenvolupament de la malaltia.[36] En aquest model, proteïnes tau hiperfosforilades comencen a aparellar-se amb altres cadenes tau, formant finalment un cabdell neurofibril·lar dins dels cossos de les cèl·lules nervioses.[46] Quan això succeeix, els microtúbuls es desintegren col·lapsant el sistema de transport de la neurona,[47] la qual cosa podria causar, en primera instància, un mal funcionament en les comunicacions entre neurones i, a la llarga, la mort de les cèl·lules.[48] D'altra banda, també s'ha proposat que el virus de l'herpes simple de tipus 1 podria ser el portador de les versions susceptibles del gen de l'APO-E.[49]
Hipòtesi de la infecció fúngica[modifica]
Al 2013, un equip d'investigadors de la UAM/CSIC, liderat pel doctor en microbiologia Luis Carrasco, va publicar un estudi estadístic [50] en el qual es va trobar correlació entre les infeccions fúngiques disseminades i la malaltia l'Alzheimer, postulant per primer cop la hipòtesi que una infecció fúngica disseminada asimptomàtica, s'estén lentament durant anys o potser dècades, fins que, possiblement per l'edat i el debilitament de la barrera hematoencefàlica, s'aconsegueix estendre al sistema nerviós central (SNC). A partir d'aquest instant el sistema immunitari genera les proteïnes beta-amiloide per protegir-se de la infecció,[51] sent aquestes proteïnes les que impedeixen el correcte funcionament sinàptic i produint els símptomes de la malaltia d'Alzheimer, el qual és coherent amb la hipòtesi de la proteïna beta-amiloide.
A 2015 el mateix equip d'investigadors va publicar un nou treball,[52] en el qual es varen realitzar biòpsies a dos grups de persones. El primer grup estava format per pacients que havien mort amb la malaltia l'Alzheimer, el segon conformava el grup de control, i es componia de persones que varen morir sense Alzheimer. Es va descobrir que el 100% dels que varen morir amb Alzheimer tenia una infecció fúngica en l'SNC, a més es varen identificar les espècies de fongs que havien causat la infecció. Pel contrari, no es va trobar cap infecció fúngica en el grup de control. Aquest treball aporta una prova molt sòlida de la presencia d'infeccions fúngiques en l'SNC dels malalts d'Alzheimer. El treball es va publicar en la revista Nature i va ser noticia a la premsa internacional l'octubre de 2015.
Encara que a la publicació s'avisa de que no es pot confirmar encara si la malaltia d'Alzheimer és causa o és conseqüència de la infecció fúngica, hi ha diversos indicis a favor de que la infecció fúngica és la causant o etiologia de la malaltia d'Alzheimer. Pel contrari, no hi ha cap prova que permeti refutar aquesta hipòtesi:
- La infecció fúngica disseminada sembla prèvia als símptomes de la malaltia d'Alzheimer.[50]
- La lenta evolució de les infeccions fúngiques disseminades sense tractar, es correspon amb l'evolució de la malaltia d'Alzheimer.[50][52]
- Una infecció fúngica a l'SNC produeix símptomes similars als de la malaltia d'Alzheimer.[50][52]
- La diversitat d'espècies de fongs que poden infectar l'SNC en els malalts d'Alzheimer, pot explicar les diferents evolucions de la malaltia segons cada cas.[52]
- En els treballs de l'equip de Carrasco, es citen dos casos documentats,[53][54] en els quals es va revertir una demència tipus Alzheimer a dos pacients que varen ser tractats amb antifúngics, després d'un diagnòstic d'Alzheimer. Suggerint que els antibiòtics antifúngics existents podrien utilitzar-se per tractar l'Alzheimer.
Crida molt l'atenció que les infeccions fúngiques no hagin estat estudiades fins a 2013 com a possible causa de la malaltia d'Alzheimer. Especialment tenint en compte que Alois Alzheimer va indicar al descobrir la malaltia al 1907, que era probable que una infecció fos la causant de la malaltia. Això significa un retard de més d'un segle per part de la medicina en general, i de la neurologia en particular.
Nova teoria
Segons investigadors de la Unviersidad de Newcastle (Regne Unit) la pèrdua de capacitat auditiva podria estar relacionada amb la malaltia d'Alzheimer.[55]
Neuropatologia[modifica]
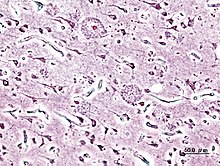
L'Alzheimer es caracteritza per la pèrdua de neurones i les seves sinapsis en el còrtex cerebral i en algunes regions subcorticals, causant greus atròfies com la degeneració del lòbul temporal, el lòbul parietal, i parts del còrtex frontal i del cíngula gyrus.[34] Mitjançant estudis fets amb ressonàncies magnètiques i amb tomografies d'emissió de positrons; comparant els resultats de pacients d'alzheimer i persones adultes sanes, s'han observat reduccions de regions específiques del cervell característiques dels individus que presenten la malaltia, les quals incrementen progressivament a mesura que aquesta avança.[56]
Per altra banda, tant les plaques d'amiloide com els cabdells neurofibril·lars dels cervells afectats per l'Alzheimer són clarament visibles al microscopi.[11] Les plaques són denses, i estan formades majoritàriament per dipòsits insolubles de pèptids beta-amiloide i material cel·lular que ocupa el medi extracel·lular i rodeja les neurones. Els cabdells, en canvi, són agregats de proteïnes tau associades a microtúbuls que es troben hiperfosforilades i s'acumulen al medi intracel·lular.
Encara que la molts individus desenvolupen algunes plaques d'amiloide i cabdells neurofibril·lars a conseqüència de l'edat, els cervells amb Alzheimer presenten un nombre molt més crític i concentrat en regions específiques com els lòbuls temporals.[57] No és estrany trobar, a més, cossos de Lewy als cervells de pacients malalts.[58]
Bioquímica[modifica]

L'Alzheimer ha estat identificat com una proteïnopatia; és a dir, una malaltia causada pel mal plegament de proteïnes, causada per l'acumulació de beta-amiloide anormalment replegada i proteïnes tau al cervell.[59] Les plaques que es formen estan constituïdes per beta-amiloide (A-beta o Aβ), que són petits pèptids, d'entre 39 i 43 aminoàcids de llargada, que s'han escindit d'una proteïna més gran anomenada proteïna precursora de l'amiloide (APP). L'APP és una proteïna transmembranal que penetra a través de la membrana de les neurones, i resulta ser un element crític pel creixement, la supervivència i la reparació dels danys menors de la neurona.[60][61] En la malaltia d'Alzheimer, un procés desconegut provoca que uns enzims divideixin les APP en petits fragments a través d'un procés de proteòlisi.[62] Un d'aquests fragments constitueix les fibril·les de beta-amiloide, que forma precipitats que es diposités i s'acumulen fora les neurones formant unes estructures denses anomenades plaques senils.[11][63]

No obstant, l'Alzheimer també es pot considerar una tauopatia a causa de l'acumulació anormal de la proteïna tau. Cada neurona té un citoesquelet, és a dir, una estructura de suport intern, i aquest està parcialment constituït per microtúbuls, que actuen com a via, guiant els nutrients i les molècules des del cos neuronal a les terminacions dels axons i viceversa. Les proteïnes tau actives; és a dir, fosforilades, tenen la funció d'estabilitzar els microtúbuls, per la qual cosa s'anomenen proteïnes associades a microtúbuls. En un cervell malalt, aquestes proteïnes pateixen canvis químics, esdevenint hiperfosforilades, i comencen a unir-se tota mena de filaments, creant cabdells neurofibril·lars i desintegrant per complet tot el sistema de transport de la cèl·lula.[64]
Mecanisme de la malaltia[modifica]
De fet, no se sap del cert com aquests canvis en la producció i l'agregació dels pèptids Aβ donen lloc a la patologia.[65] La hipòtesi tradicional sobre els amiloides proposa que l'acumulació d'aquests és la principal causa del desencadenament de la degeneració de la neurona, ja que la indueixen a l'apòptosi, o mort cel·lular programada.[66] Es creu que aquestes fibril·les de pèptids són la forma tòxica de la proteïna responsable de dividir l'homeòstasi dels ions calci. A part, també se sap que les Aβ s'estructuren selectivament dins els mitocondris de les cèl·lules cerebrals afectades, inhibeixen la funció de certs enzims i la utilització de glucosa per la neurona.[67]
Alguns processos inflamatoris i de citocinesis també podrien tenir algun paper en la patologia, ja que, en general, la inflamació és un marcador de danys en els teixit i, en aquest cas, podria ser tant un efecte dels danys en les neurones com el marcador d'una resposta immunològica.[68]
Finalment, en la patologia d'Alzheimer també s'han descrit alteracions en la distribució de diferents factors neurotròfics i en l'expressió dels seus receptors com el factor neurotròfic derivat del cervell (BDNF).[69][70]
Genètica[modifica]
La gran majoria dels casos d'Alzheimer són esporàdics, és a dir, no han estat heretats genèticament, encara que alguns gens podrien actuar com a factors de risc. Per altra banda, al voltant del 0,1% dels casos són formes familiars d'herència autosòmica dominant, però en aquests la malaltia es manifesta abans dels 65 anys.[71]
La majoria dels Alzheimers familiars de caràcter autosòmic dominant poden ser atribuïts al gen de l'APP o els gens de les presenilines (PS) 1 i 2.[72] Les mutacions en aquests gens solen incrementar la producció de petites proteïnes anomenades Aβ42, que és el component principal de les plaques senils,[73] tot i que algunes només alteren la proporció entre la Aβ42 i altres formes de les Aβ (com, per exemple, la Aβ40) sense incrementar, per tant, els nivells d'Aβ42.[74][75] Això suggereix que les mutacions de la presenilina poden causar danys encara que facin disminuir la quantitat total d'Aβ produït, i que aquestes proteïnes podrien tenir altres papers, com el d'alterar la funció de les APP o la dels seus fragments que no són Aβ.
Normalment, però, l'Alzheimer no presenta herència autosòmica recessiva, de manera que s'anomena Alzheimer esporàdic. No obstant, sí que és clar que les diferències genètiques són factors de risc. El factor de risc més conegut és l'herència de l'al·lel ε4 de l'APO-E.[76][77] Entre el 40 i el 80% dels afectats presenta, almenys, un al·lel APO-E4,[77] el qual incrementa el risc de patir la malaltia en l'ordre de tres vegades per als individus heterozigots i de quinze vegades per als homozigots.[71] Tot i així, se sap que hi ha força altres gens que també actuen com a factors de risc o bé presenten efectes protectors que influeixen en el desenvolupament de l'alzheimer.[72] Per altra banda, s'han estudiat més de 400 gens per associar-los a les manifestacions tardanes de l'alzheimer esporàdic,[72] però la majoria han resultat ser nul·les.[71] Es interessant remarcar que els gens que presenten polimorfismes associats a un risc augmentat de patir la malaltia d’Alzheimer, s’expressen de forma especialment abundant en la micròglia[78][79][80] i no en neurones com a priori es podia haver suposat. Aquesta dada és un suport important a la teoria de que la resposta neuroinflamatòria té un paper patogènic en la malaltia d’Alzheimer.[81]
Diagnòstic[modifica]

En general, la malaltia d'Alzheimer es diagnostica a partir de la història del pacient, la dels seus familiars més propers i col·laterals, i les observacions clíniques, però sempre basant-se en la presència de característiques neurològiques i neuropsicològiques consensuades i en l'absència de condicions alternatives.[82][83] Per descartar altres patologies cerebrals o subtipus de demència s'utilitzen tècniques d'imatge mèdica com tomografies computades (TC), ressonàncies magnètiques (MRI), tomografies computades per emissió de fotons (SPECT) o tomografies d'emissió de positrons (PET).[84] Per analitzar l'estat de la demència, per altra banda, s'empren tests d'avaluació del funcionament intel·lectual, que generalment també inclou l'anàlisi de l'estat de la memòria.[5] A partir d'organitzacions de metges s'han creat criteris de diagnòstic per estandarditzar i facilitar el procés d'identificació de la malaltia. Pel que fa a la confirmació del diagnòstic, només es pot fer post mortem, mitjançant una autòpsia molt acurada una vegada podem examinar histològicament el material del cervell.[85]
Criteris de diagnòstic[modifica]
El 1984 es va establir el criteri NINCDS-ADRDA, un dels més utilitzats. Els responsables van ser el NINCDS (National Institute of Neurological and Communicative Disorders and Stroke) juntament amb l'ADRDA (Alzheimer's Disease and Related Disorders Association, avui en dia conegut com a Alzheimer's Association).[85] El 2007 va ser extensament revisat i actualitzat.[86]
Aquest criteri requereix que, per a diagnòstics possibles o probables, es confirmi la presència de discapacitats cognitives i la sospitosa síndrome de demència amb un test neuropsicològic. Per al diagnòstic definitiu, però, demana una conformació histopatològica, la qual ha d'incloure una examinació del teixit cerebral al microscopi. L'aplicació d'aquest criteri ha determinat que és estadísticament fiable i vàlid pel que fa a la comparació amb la confirmació histopatològica.[87]
Per altra banda, s'han determinat vuit dominis cognitius com els que són més comunament danyats en la demència: memòria, llenguatge, capacitat perceptiva, atenció, habilitats constructives, orientació, resolució de problemes i habilitats funcionals. Aquests dominis coincideixen amb els del Manual diagnòstic i estadístic de trastorns mentals (DSM-IV-TR; Diagnostic and Statistical Manual of Mental Disorders), publicat per l'American Psychiatric Assossiation.[88][89]
Eines de diagnòstic[modifica]

Per tal avaluar la discapacitat cognitiva a l'hora de fixar el diagnòstic, hi ha un seguit de tests test neuropsicològic com el MMSE (mini-mental state examination), però es necessiten tests més integrals per obtenir resultats definitius, especialment en les primeres etapes de la malaltia.[90][91] Per tant, és freqüent que el resultat de l'examen neurològic en casos d'Alzheimer precoç es pugui interpretar com a absència de la demència, excepte quan hi ha una discapacitat cognitiva important, que aleshores el resultat no hauria de diferir del patró estàndard per als pacients de la demència.
No obstant, altres exàmens neurològics són crucials pel diagnòstic diferencial,[5] i les entrevistes amb els familiars també s'utilitzen per estimar la gravetat de la demència. La informació que poden proporcionar els cuidadors sobre les habilitats de la vida diària, i de l'empitjorament de les funcions mentals al llarg del temps[92] és molt important, ja que el seu punt de vista esdevé essencial des del moment en què el pacient perd noció de les seves mancances.[93] Moltes vegades, fins i tot la família té dificultats en percebre els símptomes inicials de la demència, i pot donar informació poc acurada al psiquiatre.[94]
Per això, es duen a terme tests suplementaris que informen sobre algunes característiques de la demència o que descarten altres possibles demències,[5] com per exemple anàlisis de sang, que poden identificar causes de demència alternatives a l'Alzheimer, les quals, en alguns casos, són reversibles.[95] També és freqüent que s'efectuïn tests psicològics per depressió, ja que sovint es dona simultàniament com a signe precoç de discapacitat cognitiva[96] i, en alguns casos, n'és la causa.[97][98]
En cas que es disposi de tècniques d'imatge com l'SPECT o PET com a eines per fer diagnòstics, s'utilitzen per confirmar les sospites d'Alzheimer juntament amb les avaluacions de l'estat mental.[99] En una persona amb la demència, un SPECT resulta ser millor per diferenciar l'Alzheimer d'altres possibles causes, comparat amb els mètodes habituals que es basen en els tests mentals i l'anàlisi de l'historial mèdic.[100] Però recentment s'han trobat noves tècniques de detecció que han fet plantejar la necessitat d'un nou criteri de diagnòstic.,[5][86] com la PiB PET en la qual s'analitzen els beta-amiloide o les proteïnes tau presents en el fluid cerebroespinal.[101] Aquesta tècnica ha estat desenvolupada per poder visualitzar els dipòsits d'Aβ de forma directa i clara, in vivo, utilitzant un marcador que s'hi adhereix selectivament.[102] Estudis recents suggereixen que aquest PiB PET assoleix un 86% de precisió a l'hora de predir quines de les persones que presenten una lleugera discapacitat cognitiva desenvoluparan la malaltia d'Alzheimer abans de dos anys; i un 92% a l'hora de descartar la probabilitat de patir-la.[103] Per altra banda, una ressonància magnètica volumètrica també és molt útil com a mètode diagnòstic, ja que pot detectar canvis en la mida de determinades regions del cervell que s'atrofien al llarg del progrés de l'alzheimer, i, a més, resulta força més barata que altres mètodes d'imatge que s'utilitzen actualment per l'estudi.[104]
Valoració funcional[modifica]
Com en altres demències, se sol utilitzar la GDS-FAST que permet fer un seguiment evolutiu de la malaltia.[105]
Prevenció[modifica]

Ara per ara, no hi ha cap prova definitiva que doni suport a una mesura concreta per prevenir l'Alzheimer.[106] És freqüent que els estudis de mesures de prevenció o retard de la manifestació de la malaltia acaben amb resultats inconsistents. No obstant, hi ha estudis epidemiològics que han proposat l'existència de relacions entre certs factors variables, com la dieta, el risc cardiovascular, els productes farmacèutics o l'activitat individual, entre altres, i la probabilitat de la població a desenvolupar la malaltia. La possible ajuda d'aquests factors a evitar-la però, només es pot demostrar en estudis futurs que incloguin assajos clínics.[107]
S'ha trobat que, malgrat que els factors de risc cardiovascular estan relacionats amb un major risc de manifestar la demència,[108][109] les estatines, que són fàrmacs que disminueixen els nivells de colesterol, no són efectives per prevenir o millorar el curs de la malaltia.[110][111] Tot i així, sembla que els components de la dieta Mediterrània, que inclou fruita i verdura, pa, blat i altres cereals, oli d'oliva, peix i vi negre, podrien reduir el risc, encara que no se sap si es parla de tots individualment, tots com a conjunt, o se n'haurien d'especificar alguns.[112] El que es creu que actua com a mecanisme d'acció és el seu efecte cardiovascular beneficiós,[112] però hi ha una evidència limitada que un consum lleuger i moderat d'alcohol, particularment de vi negre, estigui relacionada amb un menor risc de patir Alzheimer.[113]
De la mateixa manera, estudis sobre l'ús de vitamines tampoc no han trobat proves suficients de l'eficàcia de recomanar vitamina C,[114] E[114][115] o àcid fòlic amb vitamina B₁₂ o sense[116] com a agents preventius o tractaments de l'alzheimer. A més, la vitamina E està associada a importants riscs de salut.[114]
L'edat és un factor de risc important. El 2012, tan sols el 0,002% de les defuncions per malaltia d'Alzheimer als Estats Units es produïren en persones de menys de 35 anys, mentre que el 98,87% es produïren en individus de 65 anys o més.[117]
Per contra, el consum a llarg termini d'antiinflamatoris no esteroidals (AINEs) s'associa amb una reducció de la probabilitat de patir-lo.[118] Segons diversos estudis post mortem amb humans, investigacions amb models animals o in vitro, els NSAIDs poden reduir la inflamació causada per les plaques d'amiloide.[118] I, encara que els assajos que han investigat el seu ús com a tractament pal·liatiu no han aconseguit arribar a resultats positius, els que ho han fet com a agent preventiu encara no han acabat i, per tant, els resultats estan a l'expectativa.[118] Com a exemples, s'ha observat que la curcumina present en el curri presenta certa efectivitat a l'hora de prevenir el dany cerebral en models de ratolí a causa de les seves propietats antiinflamatòries.[119][120] D'altra banda, s'ha vist la teràpia de substitució d'hormones que s'utilitzava antigament no prevé de cap manera la demència, i fins i tot en alguns casos hi està relacionada.[121][122] A més, un estudi de 21 anys de durada va trobar que les persones de mitjana edat que beuen entre 3 i 5 tasses de cafè al dia presenten un 65% de reducció en el risc de demència en la tercera edat.[123]
També s'ha observat que les persones que duen a terme activitats intel·lectuals, com llegir o jugar a jocs de taula, fer puzles o mots encreuats, toquen instruments musicals o tenen una interacció social regular presenten un risc reduït per la demència.[124] Aquest fet és compatible amb la teoria de la reserva cognitiva, que afirma que hi ha experiències vitals que provoquen millores en el funcionament neuronal, el qual, per la seva banda, crea una reserva cognitiva que retarda l'aparició de les manifestacions de la demència.[124] Tot i així, malgrat que l'educació posposa l'aparició de la síndrome de l'alzheimer, no sembla estar relacionada amb una mort més precoç després del diagnòstic.[125] De la mateixa manera, l'activitat física també està associada amb la reducció del risc de patir la malaltia.[125]
Altres estudis també han mostrat que existeix un major risc depenent de factors ambientals com el consum d'alguns metalls, particularment d'alumini,[126][127] o l'exposició a dissolvents.[128] Cal dir, però, que la qualitat d'algun d'aquests estudis ha estat criticada,[129] i que altres estudis han determinat que no existeix relació entre aquests factors ambientals i el desenvolupament de l'alzheimer.[130][131][132][133] Alguns experts també s'ha proposat que els camps electromagnètics també hi estan relacionats,[134][135] però altres professionals no hi estan d'acord.[136] Estudiant camps de freqüències molt baixes, algunes metanàlisis van concloure que la gent exposada tenia més del doble de probabilitats de tenir la malaltia,[137] mentre que els articles no estaven d'acord que els estudis apuntessin a una relació,[138] o no hi apuntessin.[139] És a dir, els dubtes raïen en com interpretar els resultats estadísticament significatius de la metanàlisi.[140]
Control[modifica]
La malaltia d'Alzheimer no té cura. Tot i així, hi ha tractaments disponibles que ofereixen beneficis simptomàtics relativament petits però que romanen pal·liatius per naturalesa. Els tractaments actuals es poden classificar en farmacèutics, psicològics i cuidadors.
Tractament farmacèutic[modifica]


Actualment, hi ha cinc fàrmacs que han estat aprovats de forma general per agències reguladores com l'Administració d'Aliments i Fàrmacs[141] i l'Agència Europea de Medicaments per tractar les manifestacions cognitives de la malaltia. Tres d'aquests medicaments són inhibidors de l'acetilcolinesterasa i l'altre és memantina, que és un antagonista del receptor de l'NMDA (àcid N-metil-D-aspàrtic). No hi ha cap medicament que retardi o detingui el progrés de la demència.
És sabut que la reducció de l'activitat de les neurones colinèrgiques és una característica de la malaltia.[142] Els inhibidors de l'acetilcolinesterasa s'utilitzen per reduir el ritme al que es degrada l'acetilcolina(ACh)i, per tant, també fan incrementar la concentració d'ACh al cervell i combaten la pèrdua d'aquesta substància causada per la mort de les neurones colinèrgiques.[143]
Com que la reducció de l'activitat de les neurones colinèrgiques és una de les característiques més conegudes de la malaltia[ ], per combatre-la s'utilitzen inhibidors de l'acetilcolinesterasa que redueixen el ritme de desintegració de l'acetilcolina (Ach); per així incrementar-ne la concentració i combatre'n la pèrdua, que implica la mort de les neurones colinèrgiques [ ]. Per aquest motiu, el 2008 es van aprovar un seguit de fàrmacs inhibidors de la colinesterasa per controlar els símptomes de l'alzheimer, entre els quals el donepezil (EFG, Aricept®),[144] galantamina (EFG, Reminyl®),[145] i rivastigmina (EFG, Exelon®, Prometax®)[146][147] Hi ha proves de l'eficàcia d'aquests medicaments en moderar lleugerament la malaltia,[148] i també algunes en la seva utilitat en fases avançades. Tot i així, com a tractament per a les últimes etapes només està aprovat el donepezil.[149] Per altra banda, no s'ha pogut demostrar que el fet de prendre aquestes drogues en casos de discapacitat cognitiva lleugera produeixi cap efecte per retardar les manifestacions progressives.[150] Els efectes secundaris més comuns són les nàusees i els vòmits, els quals estan relacionats a un excés de colinèrgics, i apareixen en aproximadament el 10 o el 20% dels pacients amb intensitats variables. Altres efectes menys comuns serien les rampes musculars, la disminució del ritme de cor (braquicàrdia), la gana i el pes, i un increment en la producció d'àcid gàstric[151]
El glutamat és un neurotransmissor excitant del sistema nerviós, malgrat que en quantitats excessives pot provocar la mort cel·lular a través d'un procés anomenat exitotoxicitat, que consisteix en la sobreestimulació dels receptors de glutamat. Aquest procés no només és característic de l'alzheimer, sinó que també es dona en altres malalties com el Parkinson i l'esclerosi múltiple.[152] Per això, existeix la memantina (EFG, Axura®, Ebixa®, Mantinex®, Nemdatine®, Protalon®),[153] que és un receptor antagonista de l'NMDA (àcid N-metil-D-aspàrtic) no competitiu, el qual també havia estat utilitzat com a agent antigripal, i que actua en el sistema glutamatèrgic bloquejant els receptors del NMDA i inhibint-ne la sobreestimulació a causa de l'excés de glutamat.[152] S'ha observat que la memantina és lleugerament eficaç per al tractament de l'alzheimer des d'estadis força moderats fins als més severs. Tot i així, no es coneixen quins són els efectes concrets en els casos precoços[154] i, a més, també s'han detectat alguns efectes adversos esporàdics i poc importants, com al·lucinacions, confusió, mareig, mals de cap i cansament.[155] Pel que sembla, la combinació de la memantina i el donepezil és l'opció amb l'efectivitat “més estadísticament significativa, però menys rendible clínicament”.[156]
Per altra banda, els fàrmacs antipsicòtics són modestament útils a l'hora de reduir l'agressivitat i la psicosi en pacients amb problemes de comportament, però cal tenir en compte que estan associats a seriosos efectes adversos, com per exemple problemes cardiovasculars, dificultat de moviments i declinació cognitiva, per la qual cosa no permet mantenir la rutina i la independència.[157][158] Quan es parla a llarg termini, a més, s'ha observat que estan associats a un increment de la mortalitat.[158]
Intervenció psicològica[modifica]

La intervenció psicològica s'utilitza com a complement del tractament farmacèutic, o es pot classificar segons si va destinada al comportament, al sentiment, a la cognició o a l'estimulació. És difícil trobar estudis sobre aquest tema específics per a l'Alzheimer; ja que la majoria es concentren en les demències en general.[159]
Orientada al comportament[modifica]
Les intervencions psicològiques referides al comportament pretenen identificar i reduir els antecedents i les conseqüències dels problemes d'actitud. Tot i que aquesta teràpia no sembla tenir una utilitat massa transcendent en la millora del funcionament general,[160] pot ajudar a reduir alguns problemes específics de comportament, com per exemple la incontinència.[161] Cal dir, però, que hi ha una manca en la qualitat de les dades que informen sobre l'efectivitat d'aquestes tècniques quan es tracta d'altres problemes com el deambular.[162][163]
Orientada al sentiment[modifica]
Sota aquesta teràpia s'inclouen diversos mètodes, tot i que és difícil donar suport a la seva utilitat com a conjunt.[164][165] En són exemples lateràpies de reminiscència, de validació, psicoteràpies de suport, d'estimulació multisensorial (també anomenada snoezelen) i de presència estimulada.
- Psicoteràpia de suport: Malgrat que amb prou feines se li han dedicat estudis petits o informals algunes clíniques l'hi troben utilitat per ajudar els pacients mitjanament discapacitats a acostumar-se a la seva malaltia.[159]
- Teràpia de reminiscència (RT): Involucra la discussió d'experiències passades, ja sigui individualment o en grup, sovint amb ajuda de fotografies, objectes de la casa, música i gravacions i altres objectes que poden fer al pacient pensar en el seu passat. Encara que hi ha molt pocs estudis dels efectes i l'eficiència d'aquesta teràpia, es creu que beneficia la cognició i la disposició del malalt.[166]
- Teràpia de la presència estimulada (STP): Es basa en teories accessòries i implica que el malalt escolti gravacions de veus de familiars propers. Hi ha una evidència parcial que indica que aquest mètode podria reduir els comportaments desafiadors.[167]
- Teràpia de validació: Implica l'acceptació de la realitat de l'experiència d'algú altre.
- Estimulació multisensorial (snoezelen): Comprèn exercicis que tenen l'objectiu d'estimular els sentits i les capacitats sensorials dins d'un espai controlat que permet discriminar la informació sensorial, facilitant l'atenció de la persona i essent l'actor de la propia estimulació.
Orientada a la cognició[modifica]
A través de l'entrenament de les capacitats cognitives, aquesta tècnica pretén reduir els dèficits cognitius causats per la malaltia. L'orientació en la seva realitat consisteix a presentar al pacient informació sobre temps, espai o persones per facilitar-li la comprensió del seu entorn i el món que l'envolta. Per altra banda, l'entrenament de la cognició també intenta de millorar les capacitats perdudes a través d'exercicis que estimulen les habilitats mentals. En conjunt, aquests dos tipus d'activitats han demostrat certa eficàcia en el seu objectiu, que és millorar les capacitats cognitives,[168][169] però en alguns estudis aquesta efectivitat ha estat transitòria i fins i tot negativa, manifestant-se en actituds de frustració, per exemple.[159]
Orientada a l'estimulació[modifica]
En aquesta teràpia s'hi inclou art, música, animals de companyia, exercicis i altres activitats recreatives. Pel que fa als efectes, ofereix un suport en la millora del comportament, la disposició i, a menor extensió, la funcionalitat. No obstant, el principal suport que ofereix aquesta teràpia, tan important com els efectes que causa, són els canvis en la rutina del pacient.
Tractament cuidador[modifica]
Si es té en compte que l'Alzheimer no té cura i que fa tornar als malalts incapaços d'ocupar-se d'ells mateixos, cuidar-los és el tractament essencial i ha de ser dut curosament i de forma adequada a les diferents situacions del procés de la malaltia.
Durant els primers estadis, els canvis en l'ambient i l'estil de vida poden ajudar a incrementar la seguretat del pacient i a reduir la càrrega del familiar cuidador.[170][171] De moment, els canvis poden ser tant simples com l'adhesió a rutines més simples, canviar els panys per uns de més segurs, etiquetar els objectes del dia a dia per impedir errors o per introduir nous objectes que li facilitin la rutina.[159][172][173] El malalt pot arribar a ser incapaç d'alimentar-se per si sol, per tant necessitarà que se li prepari el menjar en trossos petits o bé en puré,[174] i quan apareixen dificultats per empassar, es necessiten tubs d'alimentació directa. En aquests casos, però, els cuidadors i familiars han de considerar severament l'eficàcia mèdica i l'ètica de continuar alimentant atrificialment al malalt.[175][176] Rarament s'aconsellen limitadors físics en cap moment del progrés de la demència, malgrat que en algunes situacions és necessari i difícil prevenir el dany del malalt i de les persones que el cuiden.[159]
A mesura que la malaltia avança poden presentar-se diversos problemes mèdics, com malalties orals o dentals, úlceres, malnutrició, problemes d'higiene o de respiració, a la pell, infeccions a l'ull, etc. No obstant, majoritàriament es poden prevenir amb un tracte curós fins que apareixen, i només aleshores es necessita tractament professional.[177][178] Durant l'últim tram de la malaltia, el tractament central té com a objectiu alleugerir el malestar fins que arriba la mort.[179]
Un petit estudi recent els EUA van concloure que els pacients que tenien cuidadors amb una comprensió realista del pronòstic i de les complicacions clíniques de la demència avançada tenien menys probabilitats de rebre tractaments agressius quan s'acostaven al final de la vida.[180]
Pronòstic[modifica]

Les primeres fases de la demència són difícils de diagnosticar; en general el diagnòstic definitiu no es fa fins que les discapacitats cognitives comprometen les activitats de la vida diària, encara que l'afectat encara pugui viure independentment. A partir d'aquí, la demència progressa des d'aquests lleugers problemes cognitius com la pèrdua de memòria, passant per problemes tant congitius com no-cognitius, fins que arriba a eliminar tota possibilitat de vida independent.[26]
L'esperança de vida dels pacients és reduïda;[9][181][182] d'uns 16 anys aproximadament per als que segueixen un diagnòstic pautat i correcte.[9] Menys del 3% dels malalts viuen més de 14 anys.[10] Les característiques de la malaltia que estan significativament associades amb una supervivència reduïda solen ser l'augment sever de les discapacitats cognitives, la disminució dels nivells funcionals, l'historial de caigudes i debilitat òssia, alteracions en l'examen neurològic, etc. Però hi ha altres malalties com problemes cardiovasculars, diabetis o abús de l'alcohol al llarg de la vida que també es veuen relacionades amb l'escurçament de les probabilitats de supervivència.[181][183][184] Mentre que es pot establir, de forma general, que com se més jove es manifesta la malaltia més anys es poden sobreviure, aquesta esperança es veu dràsticament reduïda quan es compara amb la població sana.[182] A més, els homes tenen un pronòstic menys favorable de sobreviure que les dones.[10][185]
La demència és la causa subjacent de mort en el 70% dels casos.[9] Per altra banda, la pneumònia i la deshidratació són les causes immediates més freqüents, mentre que el càncer és una causa de mort menys freqüent que en la població en general.[9][185]
Epidemiologia[modifica]
| edat | Nous casos per mil persones a l'any |
|---|---|
| 65–69 | 3 |
| 70–74 | 6 |
| 75–79 | 9 |
| 80–84 | 23 |
| 85–89 | 40 |
| 90– | 69 |
En els estudis epidemiològics s'utilitzen, bàsicament, dues mesures: la incidència i la prevalença.
Incidència[modifica]
Si s'examinen els estudis que han mesurat la incidència per a l'Alzheimer es troben taxes d'entre 10 i 15 per mil persones i any per a les demències en general, i taxes d'entre 5 i 8 per l'Alzheimer.[186][187] Segons el Registre de Demències de la Regió Sanitària de Girona (ReDeGi), a la regió sanitària de Girona la incidència fou de 6,7 casos per cada 1.000 persones en la població de més de 64 anys i de 13,4 casos per cada 100.000 persones en la en població de 30 a 64 anys.[188]
Cada any, la meitat de nous casos de demència són Alzheimer. Tot i així, aquesta xifra no és igual per a tota la població, sinó que hi ha certes variables que defineixen factors de risc per als quals hi ha més probabilitat, i per tant més incidència, de patir la malaltia. Un factor de risc primari seria l'edat; cada cinc anys després dels 65, el risc de manifestar la demència pràcticament es dobla, creixent des del 3 fins al 69 per mil persones en un any.[186][187] Un altre factor de risc, d'altra banda, és l'edat; les dones tenen un risc més alt de desenvolupar l'Alzheimer particularment quan superen els 85.[187][189]
Prevalença[modifica]
La prevalença de l'alzheimer en les poblacions depèn de diferents factors com la inferència i la supervivència. Per tant, com que la incidència incrementa amb l'edat, és particularment important el fet d'indicat la mitjana d'edat de la població estudiada. En els Estats Units, durant l'any 2000, la prevalença per l'Alzheimer va ser estimada al voltant de l'1,6% per la franja d'edat dels 65 als 74 anys, i es va observar que incrementava fins al 19% en el grup de 75 a 84 i fins al 42% per als majors de 84 anys.[190] En canvi, aquestes xifres resulten ser molt més baixes en regions menys desenvolupades.[191] L'OMS va estimar que el 2005 tan sols un 0,397% de la població al món tenia demència, i que la prevalença incrementaria fins al 0,441% el 2015, i fins al 0,556% el 2030.[192] Altres estudis han arribat a conclusions similars;[191] així mateix, un altre estudi va calcular que el 2006, el 0,40% de la població mundial tenia Alzheimer (dins del rang 0,17-0,89%; nombre absolut 26,6milions, en el rang d'entre 11,4 i 59,4 milions), i que el 2050 la prevalença s'hauria triplicat i el nombre absolut, quadruplicat.[191]
Vegeu també[modifica]
Referències[modifica]
- ↑ Acadèmia Valenciana de la Llengua «alzhèimer». Diccionari normatiu valencià.
- ↑ Brookmeyer R, Gray S, Kawas C «Projections of Alzheimer's disease in the United States and the public health impact of delaying disease onset». Am J Public Health, 88, 9, setembre 1998, pàg. 1337–42. DOI: 10.2105/AJPH.88.9.1337. PMC: 1509089. PMID: 9736873.
- ↑ http://health.yahoo.com/news/ap/us_med_more_alzheimer_s.html Arxivat 2009-09-25 a Wayback Machine.
- ↑ «What is Alzheimer's disease?». Alzheimers.org.uk, agost 2007. [Consulta: 21 febrer 2008].
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 Waldemar G, Dubois B, Emre M, et al. «Recommendations for the diagnosis and management of Alzheimer's disease and other disorders associated with dementia: EFNS guideline». Eur J Neurol, 14, 1, gener 2007, pàg. e1–26. DOI: 10.1111/j.1468-1331.2006.01605.x. PMID: 17222085.
- ↑ «Alzheimer's diagnosis of AD». Alzheimer's Research Trust.
- ↑ Tabert MH, Liu X, Doty RL, Serby M, Zamora D, Pelton GH, Marder K, Albers MW, Stern Y, Devanand DP «A 10-item smell identification scale related to risk for Alzheimer's disease». Ann. Neurol., 58, 1, 2005, pàg. 155–160. DOI: 10.1002/ana.20533. PMID: 15984022.
- ↑ «Understanding stages and symptoms of Alzheimer's disease». National Institute on Aging, 26-10-2007. Arxivat de l'original el 2011-08-25.
- ↑ 9,0 9,1 9,2 9,3 9,4 Mölsä PK, Marttila RJ, Rinne UK «Survival and cause of death in Alzheimer's disease and multi-infarct dementia». Acta Neurol Scand, 74, 2, agost 1986, pàg. 103–7. DOI: 10.1111/j.1600-0404.1986.tb04634.x. PMID: 3776457 [Consulta: 4 agost 2008].
- ↑ 10,0 10,1 10,2 Mölsä PK, Marttila RJ, Rinne UK «Long-term survival and predictors of mortality in Alzheimer's disease and multi-infarct dementia». ActaNeurol Scand, 91, 3, març 1995, pàg. 159–64. PMID: 7793228.
- ↑ 11,0 11,1 11,2 Tiraboschi P, Hansen LA, Thal LJ, Corey-Bloom J «The importance of neuritic plaques and tangles to the development and evolution of AD». Neurology, 62, 11, juny 2004, pàg. 1984–9. PMID: 15184601.
- ↑ «Alzheimer's Disease Clinical Trials». US National Institutes of Health. [Consulta: 18 agost 2008].
- ↑ «Can Alzheimer's disease be prevented» (pdf). National Institute on Aging, 29-08-2006. Arxivat de l'original el 2011-08-25. [Consulta: 29 febrer 2008].
- ↑ «The MetLife study of Alzheimer's disease: The caregiving experience» (PDF). MetLife Mature Market Institute, agost 2006. Arxivat de l'original el 2011-08-25. [Consulta: 12 febrer 2008].
- ↑ Thompson CA, Spilsbury K, Hall J, Birks Y, Barnes C, Adamson J «Systematic review of information and support interventions for caregivers of people with dementia». BMC Geriatr, 7, 2007, pàg. 18. DOI: 10.1186/1471-2318-7-18. PMC: 1951962. PMID: 17662119.
- ↑ Schneider J, Murray J, Banerjee S, Mann A «EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: I—Factors associated with carer burden». International Journal of Geriatric Psychiatry, 14, 8, agost 1999, pàg. 651–661. DOI: 10.1002/(SICI)1099-1166(199908)14:8<651::AID-GPS992>3.0.CO;2-B. PMID: 10489656 [Consulta: 4 juliol 2008].
- ↑ Murray J, Schneider J, Banerjee S, Mann A «EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: II--A qualitative analysis of the experience of caregiving». International Journal of Geriatric Psychiatry, 14, 8, agost 1999, pàg. 662–667. DOI: 10.1002/(SICI)1099-1166(199908)14:8<662::AID-GPS993>3.0.CO;2-4. PMID: 10489657.
- ↑ Bonin-Guillaume S, Zekry D, Giacobini E, Gold G, Michel JP «Impact économique de la démence (English: The economical impact of dementia)» (en francès). Presse Med, 34, 1, gener 2005, pàg. 35–41. ISSN: 0755-4982. PMID: 15685097.
- ↑ Meek PD, McKeithan K, Schumock GT «Economic considerations in Alzheimer's disease». Pharmacotherapy, 18, 2 Pt 2, 1998, pàg. 68–73; discussion 79–82. PMID: 9543467.
- ↑ 20,0 20,1 20,2 Bäckman L, Jones S, Berger AK, Laukka EJ, Small BJ «Multiple cognitive deficits during the transition to Alzheimer's disease». J Intern Med, 256, 3, Sep 2004, pàg. 195–204. DOI: 10.1111/j.1365-2796.2004.01386.x. PMID: 15324363.
- ↑ Nygård L «Instrumental activities of daily living: a stepping-stone towards Alzheimer's disease diagnosis in subjects with mild cognitive impairment?». Acta Neurol Scand, Suppl, 179, 2003, pàg. 42–6. DOI: 10.1034/j.1600-0404.107.s179.8.x. PMID: 12603250.
- ↑ 22,0 22,1 Arnáiz E, Almkvist O «Neuropsychological features of mild cognitive impairment and preclinical Alzheimer's disease». Acta Neurol. Scand., Suppl., 179, 2003, pàg. 34–41. DOI: 10.1034/j.1600-0404.107.s179.7.x. PMID: 12603249 [Consulta: 12 juny 2008].
- ↑ Landes AM, Sperry SD, Strauss ME, Geldmacher DS «Apathy in Alzheimer's disease». J Am Geriatr Soc, 49, 12, Dec 2001, pàg. 1700–7. DOI: 10.1046/j.1532-5415.2001.49282.x. PMID: 11844006.
- ↑ Petersen RC «The current status of mild cognitive impairment—what do we tell our patients?». Nat Clin Pract Neurol, 3, 2, febrer 2007, pàg. 60–1. DOI: 10.1038/ncpneuro0402. PMID: 17279076.
- ↑ Dubois Bruno «Entretien avec Bruno Dubois». La Recherche, 552, Oct 2019, pàg. 34-38.
- ↑ 26,00 26,01 26,02 26,03 26,04 26,05 26,06 26,07 26,08 26,09 26,10 26,11 26,12 26,13 26,14 26,15 26,16 26,17 26,18 26,19 26,20 26,21 26,22 Förstl H, Kurz A «Clinical features of Alzheimer's disease». European Archives of Psychiatry and Clinical Neuroscience, 249, 6, 1999, pàg. 288–290. DOI: 10.1007/s004060050101. PMID: 10653284.
- ↑ Carlesimo GA, Oscar-Berman M «Memory deficits in Alzheimer's patients: a comprehensive review». Neuropsychol Rev, 3, 2, juny 1992, pàg. 119–69. DOI: 10.1007/BF01108841. PMID: 1300219.
- ↑ Jelicic M, Bonebakker AE, Bonke B «Implicit memory performance of patients with Alzheimer's disease: a brief review». International Psychogeriatrics, 7, 3, 1995, pàg. 385–392. DOI: 10.1017/S1041610295002134. PMID: 8821346.
- ↑ 29,0 29,1 Taler V, Phillips NA «Language performance in Alzheimer's disease and mild cognitive impairment: a comparative review». J Clin Exp Neuropsychol, 30, 5, Jul 2008, pàg. 501–56. DOI: 10.1080/13803390701550128. PMID: 1856925.
- ↑ 30,0 30,1 30,2 Frank EM «Effect of Alzheimer's disease on communication function». J S C Med Assoc, 90, 9, setembre 1994, pàg. 417–23. PMID: 7967534.
- ↑ Gold DP, Reis MF, Markiewicz D, Andres D «When home caregiving ends: a longitudinal study of outcomes for caregivers of relatives with dementia». J Am Geriatr Soc, 43, 1, gener 1995, pàg. 10–6. PMID: 7806732.
- ↑ Francis PT, Palmer AM, Snape M, Wilcock GK «The cholinergic hypothesis of Alzheimer's disease: a review of progress». J. Neurol. Neurosurg. Psychiatr., 66, 2, febrer 1999, pàg. 137–47. PMC: 1736202. PMID: 10071091.
- ↑ Shen ZX «Brain cholinesterases: II. The molecular and cellular basis of Alzheimer's disease». Med Hypotheses, 63, 2, 2004, pàg. 308–21. DOI: 10.1016/j.mehy.2004.02.031. PMID: 15236795.
- ↑ 34,0 34,1 Wenk GL «Neuropathologic changes in Alzheimer's disease». J Clin Psychiatry, 64 Suppl 9, 2003, pàg. 7–10. PMID: 12934968.
- ↑ Hardy J, Allsop D «Amyloid deposition as the central event in the aetiology of Alzheimer's disease». Trends Pharmacol. Sci., 12, 10, octubre 1991, pàg. 383–88. DOI: 10.1016/0165-6147(91)90609-V. PMID: 1763432.
- ↑ 36,0 36,1 Mudher A, Lovestone S «Alzheimer's disease-do tauists and baptists finally shake hands?». Trends Neurosci., 25, 1, gener 2002, pàg. 22–26. DOI: 10.1016/S0166-2236(00)02031-2. PMID: 11801334.
- ↑ Nistor M, Don M, Parekh M, et al. «Alpha- and beta-secretase activity as a function of age and beta-amyloid in Down syndrome and normal brain». Neurobiol Aging, 28, 10, octubre 2007, pàg. 1493–1506. DOI: 10.1016/j.neurobiolaging.2006.06.023. PMID: 16904243.
- ↑ Lott IT, Head E «Alzheimer disease and Down syndrome: factors in pathogenesis». Neurobiol Aging, 26, 3, març 2005, pàg. 383–89. DOI: 10.1016/j.neurobiolaging.2004.08.005. PMID: 15639317.
- ↑ Polvikoski T, Sulkava R, Haltia M, et al. «Apolipoprotein E, dementia, and cortical deposition of beta-amyloid protein». N Engl J Med, 333, 19, novembre 1995, pàg. 1242–47. DOI: 10.1056/NEJM199511093331902. PMID: 7566000.
- ↑ Transgenic mice:
- Games D, Adams D, Alessandrini R, et al. «Alzheimer-type neuropathology in transgenic mice overexpressing V717F beta-amyloid precursor protein». Nature, 373, 6514, febrer 1995, pàg. 523–27. DOI: 10.1038/373523a0. PMID: 7845465.
- Masliah E, Sisk A, Mallory M, Mucke L, Schenk D, Games D «Comparison of neurodegenerative pathology in transgenic mice overexpressing V717F beta-amyloid precursor protein and Alzheimer's disease». J Neurosci, 16, 18, setembre 1996, pàg. 5795–811. PMID: 8795633.
- Hsiao K, Chapman P, Nilsen S, et al. «Correlative memory deficits, Abeta elevation, and amyloid plaques in transgenic mice». Science (journal), 274, 5284, octubre 1996, pàg. 99–102. DOI: 10.1126/science.274.5284.99. PMID: 8810256.
- Lalonde R, Dumont M, Staufenbiel M, Sturchler-Pierrat C, Strazielle C. «Spatial learning, exploration, anxiety, and motor coordination in female APP23 transgenic mice with the Swedish mutation.». Brain Research (journal), 956, 1, 2002, pàg. 36–44,any=2002. DOI: 10.1016/S0006-8993(02)03476-5. PMID: 12426044.
- ↑ Holmes C, Boche D, Wilkinson D, et al. «Long-term effects of Abeta42 immunisation in Alzheimer's disease: follow-up of a randomised, placebo-controlled phase I trial». Lancet, 372, 9634, 2008, pàg. 216–23. DOI: 10.1016/S0140-6736(08)61075-2. PMID: 18640458.
- ↑
- Lacor PN,et al. «Aß Oligomer-Induced Aberrations in Synapse Composition, Shape, and Density Provide a Molecular Basis for Loss of Connectivity in Alzheimer's Disease». Journal of Neuroscience, 27, 4, gener 2007, pàg. 796–807. DOI: 10.1523/JNEUROSCI.3501-06.2007. PMID: 17251419.
- ↑
- Lauren J, Gimbel D, et al. «Cellular prion protein mediates impairment of synaptic plasticity by amyloid-beta oligomers». Nature, 457, 7233, febrer 2009, pàg. 1128–32. DOI: 10.1038/nature07761. PMID: 19242475.
- ↑ 44,0 44,1 Nikolaev, Anatoly; Todd McLaughlin, Dennis O'Leary, Marc Tessier-Lavigne «N-APP binds DR6 to cause axon pruning and neuron death via distinct caspases». Nature, 457, 7232, 19-02-2009, pàg. 981–989. DOI: 10.1038/nature07767. ISSN: 0028-0836. PMC: 2677572. PMID: 19225519 [Consulta: maig 2009].
- ↑ Schmitz C, Rutten BP, Pielen A, et al. «Hippocampal neuron loss exceeds amyloid plaque load in a transgenic mouse model of Alzheimer's disease». Am J Pathol, 164, 4, 2004, pàg. 1495–1502. PMC: 1615337. PMID: 15039236.
- ↑ Goedert M, Spillantini MG, Crowther RA «Tau proteins and neurofibrillary degeneration». Brain Pathol, 1, 4, juliol 1991, pàg. 279–86. DOI: 10.1111/j.1750-3639.1991.tb00671.x. PMID: 1669718.
- ↑ Iqbal K, Alonso Adel C, Chen S, et al. «Tau pathology in Alzheimer disease and other tauopathies». Biochim Biophys Acta, 1739, 2-3, 2005, pàg. 198–210. DOI: 10.1016/j.bbadis.2004.09.008. PMID: 15615638.
- ↑ Chun W, Johnson GV «The role of tau phosphorylation and cleavage in neuronal cell death». Front Biosci, 12, 2007, pàg. 733–56. DOI: 10.2741/2097. PMID: 17127334.
- ↑ Itzhaki RF, Wozniak MA «Herpes simplex virus type 1 in Alzheimer's disease: the enemy within». J Alzheimers Dis, 13, 4, maig 2008, pàg. 393–405. ISSN: 1387-2877. PMID: 18487848.
- ↑ 50,0 50,1 50,2 50,3 Alonso R, Pisa D, Rábano A, Carrasco L. «Alzheimer's disease and disseminated mycoses.». Eur J Clin Microbiol Infect Dis.. PMID: 24452965.
- ↑ Kumar DK, Choi SH, Washicosky KJ, Eimer WA, Tucker S, Ghofrani J, Lefkowitz A, McColl G, Goldstein LE, Tanzi RE, Moir RD. «Amyloid-β peptide protects against microbial infection in mouse and worm models of Alzheimer's disease.». Sci Transl Med.. PMID: 27225182.
- ↑ 52,0 52,1 52,2 52,3 Pisa D, Alonso R, Rábano A, Rodal I, Carrasco L. «Different Brain Regions are Infected with Fungi in Alzheimer's Disease.». Nature Scientific Reports.. PMID: 26468932.
- ↑ Ala TA, Doss RC, Sullivan CJ. «Reversible dementia: a case of cryptococcal meningitis masquerading as Alzheimer's disease.». J Alzheimers Dis.. PMID: 15505372.
- ↑ Hoffmann M1, Muniz J, Carroll E, De Villasante J. «Cryptococcal meningitis misdiagnosed as Alzheimer's disease: complete neurological and cognitive recovery with treatment.». J Alzheimers Dis.. PMID: 19276545.
- ↑ Griffiths, Timothy D.; Lad, Meher; Kumar, Sukhbinder; Holmes, Emma; McMurray, Bob «How Can Hearing Loss Cause Dementia?» (en anglès). Neuron, 108, 3, 11-11-2020, pàg. 401–412. DOI: 10.1016/j.neuron.2020.08.003. ISSN: 0896-6273. PMID: 32871106.
- ↑ Moan R «MRI software accurately IDs preclinical Alzheimer's disease». Diagnostic Imaging, 20-07-2009. Arxivat de l'original el 16 de maig 2016 [Consulta: 11 desembre 2009]. Arxivat 16 de maig 2016 at the Portuguese Web Archive
- ↑ Bouras C, Hof PR, Giannakopoulos P, Michel JP, Morrison JH «Regional distribution of neurofibrillary tangles and senile plaques in the cerebral cortex of elderly patients: a quantitative evaluation of a one-year autopsy population from a geriatric hospital». Cereb. Cortex, 4, 2, 1994, pàg. 138–50. DOI: 10.1093/cercor/4.2.138. PMID: 8038565.
- ↑ Kotzbauer PT, Trojanowsk JQ, Lee VM «Lewy body pathology in Alzheimer's disease». J Mol Neurosci, 17, 2, Oct 2001, pàg. 225–32. DOI: 10.1385/JMN:17:2:225. PMID: 11816795.
- ↑ Hashimoto M, Rockenstein E, Crews L, Masliah E «Role of protein aggregation in mitochondrial dysfunction and neurodegeneration in Alzheimer's and Parkinson's diseases». Neuromolecular Med., 4, 1–2, 2003, pàg. 21–36. DOI: 10.1385/NMM:4:1-2:21. PMID: 14528050.
- ↑ Priller C, Bauer T, Mitteregger G, Krebs B, Kretzschmar HA, Herms J «Synapse formation and function is modulated by the amyloid precursor protein». J. Neurosci., 26, 27, juliol 2006, pàg. 7212–21. DOI: 10.1523/JNEUROSCI.1450-06.2006. PMID: 16822978.
- ↑ Turner PR, O'Connor K, Tate WP, Abraham WC «Roles of amyloid precursor protein and its fragments in regulating neural activity, plasticity and memory». Prog. Neurobiol., 70, 1, maig 2003, pàg. 1–32. DOI: 10.1016/S0301-0082(03)00089-3. PMID: 12927332.
- ↑ Hooper NM «Roles of proteolysis and lipid rafts in the processing of the amyloid precursor protein and prion protein». Biochem. Soc. Trans., 33, Pt 2, abril 2005, pàg. 335–8. DOI: 10.1042/BST0330335. PMID: 15787600.
- ↑ Ohnishi S, Takano K «Amyloid fibrils from the viewpoint of protein folding». Cell. Mol. Life Sci., 61, 5, març 2004, pàg. 511–24. DOI: 10.1007/s00018-003-3264-8. PMID: 15004691.
- ↑ Hernández F, Avila J «Tauopathies». Cell. Mol. Life Sci., 64, 17, setembre 2007, pàg. 2219–33. DOI: 10.1007/s00018-007-7220-x. PMID: 17604998.
- ↑ Van Broeck B, Van Broeckhoven C, Kumar-Singh S «Current insights into molecular mechanisms of Alzheimer disease and their implications for therapeutic approaches». Neurodegener Dis, 4, 5, 2007, pàg. 349–65. DOI: 10.1159/000105156. PMID: 17622778.
- ↑ Yankner BA, Duffy LK, Kirschner DA «Neurotrophic and neurotoxic effects of amyloid beta protein: reversal by tachykinin neuropeptides». Science (journal), 250, 4978, octubre 1990, pàg. 279–82. DOI: 10.1126/science.2218531. PMID: 2218531.
- ↑ Chen X, Yan SD «Mitochondrial Abeta: a potential cause of metabolic dysfunction in Alzheimer's disease». IUBMB Life, 58, 12, desembre 2006, pàg. 686–94. DOI: 10.1080/15216540601047767. PMID: 17424907.
- ↑ Greig NH, Mattson MP, Perry T, et al. «New therapeutic strategies and drug candidates for neurodegenerative diseases: p53 and TNF-alpha inhibitors, and GLP-1 receptor agonists». Ann. N. Y. Acad. Sci., 1035, desembre 2004, pàg. 290–315. DOI: 10.1196/annals.1332.018. PMID: 15681814.
- ↑ Tapia-Arancibia L, Aliaga E, Silhol M, Arancibia S «New insights into brain BDNF function in normal aging and Alzheimer disease». Brain Research Reviews, 59, 1, Nov 2008, pàg. 201–20. DOI: 10.1016/j.brainresrev.2008.07.007. PMID: 18708092.
- ↑ Schindowski K, Belarbi K, Buée L «Neurotrophic factors in Alzheimer's disease: role of axonal transport». Genes, Brain and Behavior, 7, Suppl 1, Feb 2008, pàg. 43–56. PMID: 18184369.
- ↑ 71,0 71,1 71,2 Blennow K, de Leon MJ, Zetterberg H «Alzheimer's disease». Lancet, 368, 9533, juliol 2006, pàg. 387–403. DOI: 10.1016/S0140-6736(06)69113-7. PMID: 16876668.
- ↑ 72,0 72,1 72,2 Waring SC, Rosenberg RN «Genome-wide association studies in Alzheimer disease». Arch Neurol, 65, 3, març 2008, pàg. 329–34. DOI: 10.1001/archneur.65.3.329. PMID: 18332245.
- ↑ Selkoe DJ «Translating cell biology into therapeutic advances in Alzheimer's disease». Nature, 399, 6738 Suppl, juny 1999, pàg. A23–31. DOI: 10.1038/19866. PMID: 10392577.
- ↑ Borchelt DR, Thinakaran G, Eckman CB, et al. «Familial Alzheimer's Disease–Linked Presenilin 1 Variants Elevate Aβ1–42/1–40 Ratio In Vitro and In Vivo». Neuron, Vol. 7, núm. 5, 1996, pàg. 1005-1013. DOI: doi:10.1016/S0896-6273(00)80230-5. PMID: 8938131.
- ↑ Shioi J, Georgakopoulos A, Mehta P, et al. «FAD mutants unable to increase neurotoxic Aβ 42 suggest that mutation effects on neurodegeneration may be independent of effects on Abeta.». J Neurochem., 101, 3, 2007, pàg. 674–81. DOI: 10.1111/j.1471-4159.2006.04391.x. PMID: 17254019.
- ↑ Strittmatter WJ, Saunders AM, Schmechel D, et al. «Apolipoprotein E: high-avidity binding to beta-amyloid and increased frequency of type 4 allele in late-onset familial Alzheimer disease». Proc. Natl. Acad. Sci. USA, 90, 5, març 1993, pàg. 1977–81. DOI: 10.1073/pnas.90.5.1977. PMC: 46003. PMID: 8446617.
- ↑ 77,0 77,1 Mahley RW, Weisgraber KH, Huang Y «Apolipoprotein E4: a causative factor and therapeutic target in neuropathology, including Alzheimer's disease». Proc. Natl. Acad. Sci. U.S.A., 103, 15, abril 2006, pàg. 5644–51. DOI: 10.1073/pnas.0600549103. PMC: 1414631. PMID: 16567625.
- ↑ Efthymiou, Anastasia G.; Goate, Alison M. «Late onset Alzheimer's disease genetics implicates microglial pathways in disease risk». Molecular Neurodegeneration, 12, 1, 26-05-2017, pàg. 43. DOI: 10.1186/s13024-017-0184-x. ISSN: 1750-1326. PMC: 5446752. PMID: 28549481.
- ↑ Yang, Andrew C.; Vest, Ryan T.; Kern, Fabian; Lee, Davis P.; Maat, Christina A. «A human brain vascular atlas reveals diverse cell mediators of Alzheimer’s disease risk» (en anglès). BioRxiv, 27-04-2021, pàg. 2021.04.26.441262. DOI: 10.1101/2021.04.26.441262v1.full#ref-28.
- ↑ Nott, Alexi; Holtman, Inge R.; Coufal, Nicole G.; Schlachetzki, Johannes C. M.; Yu, Miao «Brain cell type-specific enhancer-promoter interactome maps and disease-risk association». Science (New York, N.Y.), 366, 6469, 29-11-2019, pàg. 1134–1139. DOI: 10.1126/science.aay0793. ISSN: 1095-9203. PMC: 7028213. PMID: 31727856.
- ↑ Boyd, Rachel J.; Avramopoulos, Dimitri; Jantzie, Lauren L.; McCallion, Andrew S. «Neuroinflammation represents a common theme amongst genetic and environmental risk factors for Alzheimer and Parkinson diseases». Journal of Neuroinflammation, 19, 1, 08-09-2022, pàg. 223. DOI: 10.1186/s12974-022-02584-x. ISSN: 1742-2094. PMC: 9452283. PMID: 36076238.
- ↑ Mendez MF «The accurate diagnosis of early-onset dementia». International Journal of Psychiatry Medicine, 36, 4, 2006, pàg. 401–412. DOI: 10.2190/Q6J4-R143-P630-KW41. PMID: 17407994.
- ↑ Klafki HW, Staufenbiel M, Kornhuber J, Wiltfang J «Therapeutic approaches to Alzheimer's disease». Brain, 129, Pt 11, novembre 2006, pàg. 2840–55. DOI: 10.1093/brain/awl280. PMID: 17018549.
- ↑ «Dementia: Quick reference guide» (PDF). London: (UK) National Institute for Health and Clinical Excellence, November 2006. [Consulta: 22 febrer 2008].
- ↑ 85,0 85,1 McKhann G, Drachman D, Folstein M, Katzman R, Price D, Stadlan EM «Clinical diagnosis of Alzheimer's disease: report of the NINCDS-ADRDA Work Group under the auspices of Department of Health and Human Services Task Force on Alzheimer's Disease». Neurology, 34, 7, juliol 1984, pàg. 939–44. PMID: 6610841.
- ↑ 86,0 86,1 Dubois B, Feldman HH, Jacova C, et al. «Research criteria for the diagnosis of Alzheimer's disease: revising the NINCDS-ADRDA criteria». Lancet Neurol, 6, 8, 2007, pàg. 734–46. DOI: 10.1016/S1474-4422(07)70178-3. PMID: 17616482.
- ↑ Blacker D, Albert MS, Bassett SS, Go RC, Harrell LE, Folstein MF «Reliability and validity of NINCDS-ADRDA criteria for Alzheimer's disease. The National Institute of Mental Health Genetics Initiative». Arch. Neurol., 51, 12, 1994, pàg. 1198–204. PMID: 7986174.
- ↑ American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV-TR. 4a ed.. Washington DC: American Psychiatric Association, 2000. ISBN 0890420254.
- ↑ Ito N «[Clinical aspects of dementia]» (en japanese). Hokkaido Igaku Zasshi, 71, 3, maig 1996, pàg. 315–20. PMID: 8752526.
- ↑ Tombaugh TN, McIntyre NJ «The mini-mental state examination: a comprehensive review». J Am Geriatr Soc, 40, 9, setembre 1992, pàg. 922–35. PMID: 1512391.
- ↑ Pasquier F «Early diagnosis of dementia: neuropsychology». J. Neurol., 246, 1, gener 1999, pàg. 6–15. DOI: 10.1007/s004150050299. PMID: 9987708.
- ↑ Harvey PD, Moriarty PJ, Kleinman L, et al. «The validation of a caregiver assessment of dementia: the Dementia Severity Scale». Alzheimer Dis Assoc Disord, 19, 4, 2005, pàg. 186–94. DOI: 10.1097/01.wad.0000189034.43203.60. PMID: 16327345.
- ↑ Antoine C, Antoine P, Guermonprez P, Frigard B «[Awareness of deficits and anosognosia in Alzheimer's disease.]» (en francès). Encephale, 30, 6, 2004, pàg. 570–7. DOI: 10.1016/S0013-7006(04)95472-3. PMID: 15738860.
- ↑ Cruz VT, Pais J, Teixeira A, Nunes B «[The initial symptoms of Alzheimer disease: caregiver perception]» (en portuguese). Acta Med Port, 17, 6, 2004, pàg. 435–44. PMID: 16197855.
- ↑ Clarfield AM «The decreasing prevalence of reversible dementias: an updated meta-analysis». Arch. Intern. Med., 163, 18, octubre 2003, pàg. 2219–29. DOI: 10.1001/archinte.163.18.2219. PMID: 14557220.
- ↑ Sun, X; Steffens, DC; Au, R [et al]. «Amyloid-Associated Depression: A Prodromal Depression of Alzheimer Disease?». Arch Gen Psychiatry, 65, 5, 2008, pàg. 542–550. PMID: 18458206.
- ↑ Geldmacher DS, Whitehouse PJ «Differential diagnosis of Alzheimer's disease». Neurology, 48, 5 Suppl 6, maig 1997, pàg. S2–9. PMID: 9153154.
- ↑ Potter GG, Steffens DC «Contribution of depression to cognitive impairment and dementia in older adults». Neurologist, 13, 3, maig 2007, pàg. 105–17. DOI: 10.1097/01.nrl.0000252947.15389.a9. PMID: 17495754.
- ↑ Bonte FJ, Harris TS, Hynan LS, Bigio EH, White CL «Tc-99m HMPAO SPECT in the differential diagnosis of the dementias with histopathologic confirmation». Clin Nucl Med, 31, 7, juliol 2006, pàg. 376–8. DOI: 10.1097/01.rlu.0000222736.81365.63. PMID: 16785801.
- ↑ Dougall NJ, Bruggink S, Ebmeier KP «Systematic review of the diagnostic accuracy of 99mTc-HMPAO-SPECT in dementia». Am J Geriatr Psychiatry, 12, 6, 2004, pàg. 554–70. DOI: 10.1176/appi.ajgp.12.6.554. PMID: 15545324.
- ↑ Marksteiner J, Hinterhuber H, Humpel C «Cerebrospinal fluid biomarkers for diagnosis of Alzheimer's disease: beta-amyloid(1-42), tau, phospho-tau-181 and total protein». Drugs Today, 43, 6, juny 2007, pàg. 423–31. DOI: 10.1358/dot.2007.43.6.1067341. PMID: 17612711.
- ↑ PiB PET:
- Kemppainen NM, Aalto S, Karrasch M, et al. «Cognitive reserve hypothesis: Pittsburgh Compound B and fluorodeoxyglucose positron emission tomography in relation to education in mild Alzheimer's disease». Ann. Neurol., 63, 1, gener 2008, pàg. 112–8. DOI: 10.1002/ana.21212. PMID: 18023012.
- Ikonomovic MD, Klunk WE, Abrahamson EE, et al. «Post-mortem correlates of in vivo PiB-PET amyloid imaging in a typical case of Alzheimer's disease». Brain, 131, Pt 6, juny 2008, pàg. 1630–45. DOI: 10.1093/brain/awn016. PMC: 2408940. PMID: 18339640.
- Jack CR, Lowe VJ, Senjem ML, et al. «11C PiB and structural MRI provide complementary information in imaging of Alzheimer's disease and amnestic mild cognitive impairment». Brain, 131, Pt 3, 2008, pàg. 665–80. DOI: 10.1093/brain/awm336. PMID: 18263627.
- ↑ Abella HA «Report from SNM: PET imaging of brain chemistry bolsters characterization of dementias». Diagnostic Imaging, 16-06-2009.[Enllaç no actiu]
- ↑ Brice J «Volumetric MRI produces early warning on Alzheimer's disease». Diagnostic Imaging, 01-04-2009.[Enllaç no actiu]
- ↑ Societat Catalana de Neurologia «Guia oficial de diagnòstic i tractament de la malaltia d’Alzheimer de la Societat Catalana de Neurologia». Guies mèdiques de la Societat Catalana de Neurologia.
- ↑ Prevention recommendations not supported:
- Kawas CH «Medications and diet: protective factors for AD?». Alzheimer Dis Assoc Disord, 20, 3 Suppl 2, 2006, pàg. S89–96. PMID: 16917203.
- Luchsinger JA, Mayeux R «Dietary factors and Alzheimer's disease». Lancet Neurol, 3, 10, 2004, pàg. 579–87. DOI: 10.1016/S1474-4422(04)00878-6. PMID: 15380154.
- Luchsinger JA, Noble JM, Scarmeas N «Diet and Alzheimer's disease». Curr Neurol Neurosci Rep, 7, 5, 2007, pàg. 366–72. DOI: 10.1007/s11910-007-0057-8. PMID: 17764625.
- ↑ Szekely CA, Breitner JC, Zandi PP «Prevention of Alzheimer's disease». Int Rev Psychiatry, 19, 6, 2007, pàg. 693–706. DOI: 10.1080/09540260701797944. PMID: 18092245.
- ↑ Patterson C, Feightner JW, Garcia A, Hsiung GY, MacKnight C, Sadovnick AD «Diagnosis and treatment of dementia: 1. Risk assessment and primary prevention of Alzheimer disease». CMAJ, 178, 5, febrer 2008, pàg. 548–56. DOI: 10.1503/cmaj.070796. PMC: 2244657. PMID: 18299540.
- ↑ Rosendorff C, Beeri MS, Silverman JM «Cardiovascular risk factors for Alzheimer's disease». Am J Geriatr Cardiol, 16, 3, 2007, pàg. 143–9. DOI: 10.1111/j.1076-7460.2007.06696.x. PMID: 17483665.
- ↑ Reiss AB, Wirkowski E «Role of HMG-CoA reductase inhibitors in neurological disorders : progress to date». Drugs, 67, 15, 2007, pàg. 2111–20. DOI: 10.2165/00003495-200767150-00001. PMID: 17927279.
- ↑ Kuller LH «Statins and dementia». Curr Atheroscler Rep, 9, 2, agost 2007, pàg. 154–61. DOI: 10.1007/s11883-007-0012-9. PMID: 17877925.
- ↑ 112,0 112,1 Solfrizzi V, Capurso C, D'Introno A, et al. «Lifestyle-related factors in predementia and dementia syndromes». Expert Rev Neurother, 8, 1, gener 2008, pàg. 133–58. DOI: 10.1586/14737175.8.1.133. PMID: 18088206.
- ↑ Panza F, Capurso C, D'Introno A, Colacicco AM, Frisardi V, Lorusso M, Santamato A, Seripa D, Pilotto A, Scafato E, Vendemiale G, Capurso A, Solfrizzi V. «Alcohol drinking, cognitive functions in older age, predementia, and dementia syndromes». J Alzheimers Dis, 17, 1, Maig 2009, pàg. 7–31. DOI: 10.3233/JAD-2009-1009. PMID: 19494429.
- ↑ 114,0 114,1 114,2 Boothby LA, Doering PL «Vitamin C and vitamin E for Alzheimer's disease». Ann Pharmacother, 39, 12, desembre 2005, pàg. 2073–80. DOI: 10.1345/aph.1E495. PMID: 16227450.
- ↑ Isaac MG, Quinn R, Tabet N «Vitamin E for Alzheimer's disease and mild cognitive impairment». Cochrane Database Syst Rev, 3, 2008, pàg. CD002854. DOI: 10.1002/14651858.CD002854.pub2. PMID: 18646084.
- ↑ Malouf R, Grimley Evans J «Folic acid with or without vitamin B12 for the prevention and treatment of healthy elderly and demented people». Cochrane Database Syst Rev, 4, 2008, pàg. CD004514. DOI: 10.1002/14651858.CD004514.pub2. PMID: 18843658.
- ↑ «USA CAUSES OF DEATH BY AGE AND GENDER» (en anglès), 11-04-2014. [Consulta: 27 febrer 2015].
- ↑ 118,0 118,1 118,2 Szekely CA, Town T, Zandi PP «NSAIDs for the chemoprevention of Alzheimer's disease». Subcell Biochem, 42, 2007, pàg. 229–48. DOI: 10.1007/1-4020-5688-5_11. PMID: 17612054.
- ↑ Ringman JM, Frautschy SA, Cole GM, Masterman DL, Cummings JL «A potential role of the curry spice curcumin in Alzheimer's disease». Curr Alzheimer Res, 2, 2, abril 2005, pàg. 131–6. DOI: 10.2174/1567205053585882. ISSN: 1567-2050. PMC: 1702408. PMID: 15974909.
- ↑ Aggarwal BB, Harikumar KB «Potential therapeutic effects of curcumin, the anti-inflammatory agent, against neurodegenerative, cardiovascular, pulmonary, metabolic, autoimmune and neoplastic diseases». Int J Biochem Cell Biol, 41, 1, gener 2009, pàg. 40–59. DOI: 10.1016/j.biocel.2008.06.010. PMID: 18662800.
- ↑ Farquhar C, Marjoribanks J, Lethaby A, Suckling JA, Lamberts Q «Long term hormone therapy for perimenopausal and postmenopausal women». Cochrane Database Syst Rev, 2, 15-04-2009, pàg. CD004143. DOI: 10.1002/14651858.CD004143.pub3. PMID: 19370593.
- ↑ Barrett-Connor, E; Laughlin, GA «Endogenous and exogenous estrogen, cognitive function, and dementia in postmenopausal women: evidence from epidemiologic studies and clinical trials». Semin Reprod Med, 27, 3, maig 2009, pàg. 275–82. DOI: 10.1055/s-0029-1216280. PMC: 2701737. PMID: 19401958.
- ↑ Eskelinen MH, Ngandu T, Tuomilehto J, Soininen H, Kivipelto M «Midlife coffee and tea drinking and the risk of late-life dementia: a population-based CAIDE study». J Alzheimers Dis, 16, 1, gener 2009, pàg. 85–91. PMID: 19158424.
- ↑ 124,0 124,1 Stern, Y. «Cognitive reserve and Alzheimer disease». Alzheimer Dis Assoc Disord, Vol. 20, num. 3 (Suppl. 2), 2006, pàg. S69-74. DOI: 10.1097/01.wad.0000213815.20177.19. PMID: 16917199.
- ↑ 125,0 125,1 Paradise M, Cooper C, Livingston G «Systematic review of the effect of education on survival in Alzheimer's disease». Int Psychogeriatr, 21, 1, febrer 2009, pàg. 25–32. DOI: 10.1017/S1041610208008053. PMID: 19026089.
- ↑ Shcherbatykh I, Carpenter DO «The role of metals in the etiology of Alzheimer's disease». J Alzheimers Dis, 11, 2, maig 2007, pàg. 191–205. PMID: 17522444.
- ↑ Rondeau V, Commenges D, Jacqmin-Gadda H, Dartigues JF «Relation between aluminum concentrations in drinking water and Alzheimer's disease: an 8-year follow-up study». Am J Epidemiol, 152, 1, juliol 2000, pàg. 59–66. DOI: 10.1093/aje/152.1.59. PMC: 2215380. PMID: 10901330.
- ↑ Kukull WA, Larson EB, Bowen JD, et al. «Solvent exposure as a risk factor for Alzheimer's disease: a case-control study». Am J Epidemiol, 141, 11, juny 1995, pàg. 1059–71; discussion 1072–9. PMID: 7771442.
- ↑ Santibáñez M, Bolumar F, García AM «Occupational risk factors in Alzheimer's disease: a review assessing the quality of published epidemiological studies». Occupational and Environmental Medicine, 64, 11, 2007, pàg. 723–732. DOI: 10.1136/oem.2006.028209. PMID: 17525096.
- ↑ Seidler A, Geller P, Nienhaus A, et al. «Occupational exposure to low frequency magnetic fields and dementia: a case-control study». Occup Environ Med, 64, 2, febrer 2007, pàg. 108–14. DOI: 10.1136/oem.2005.024190. PMID: 17043077.
- ↑ Rondeau V «A review of epidemiologic studies on aluminum and silica in relation to Alzheimer's disease and associated disorders». Rev Environ Health, 17, 2, 2002, pàg. 107–21. PMID: 12222737.
- ↑ Martyn CN, Coggon DN, Inskip H, Lacey RF, Young WF «Aluminum concentrations in drinking water and risk of Alzheimer's disease». Epidemiology, 8, 3, maig 1997, pàg. 281–6. DOI: 10.1097/00001648-199705000-00009. PMID: 9115023.
- ↑ Graves AB, Rosner D, Echeverria D, Mortimer JA, Larson EB «Occupational exposures to solvents and aluminium and estimated risk of Alzheimer's disease». Occup Environ Med, 55, 9, setembre 1998, pàg. 627–33. DOI: 10.1136/oem.55.9.627. PMC: 1757634. PMID: 9861186.
- ↑ Hug, K; Röösli, M & Rapp, R «Magnetic field exposure and neurodegenerative diseases--recent epidemiological studies». Sozial- und Praventivmedizin, 51, 4, 2006, pàg. 210–20. DOI: 10.1007/s00038-006-5096-4. PMID: 17193783.
- ↑ Hardell, L; Sage, C «Biological effects from electromagnetic field exposure and public exposure standards». Biomedicine & pharmacotherapy, 62, 2, Feb 2008, pàg. 104–9. DOI: 10.1016/j.biopha.2007.12.004. PMID: 18242044.
- ↑ Feychting, M; Ahlbom, A & Kheifets, L «EMF and health». Annual review of public health, 26, 2005, pàg. 165–89. DOI: 10.1146/annurev.publhealth.26.021304.144445. PMID: 15760285.
- ↑ García, Am; Sisternas, A & Hoyos, Sp «Occupational exposure to extremely low frequency electric and magnetic fields and Alzheimer disease: a meta-analysis». International journal of epidemiology, 37, 2, Apr 2008, pàg. 329–40. DOI: 10.1093/ije/dym295. PMID: 18245151.
- ↑ Davanipour, Z; Sobel, E «Long-term exposure to magnetic fields and the risks of Alzheimer's disease and breast cancer: Further biological research». Pathophysiology, ISP 16, 2-3, Aug 2009, pàg. 149–56. DOI: 10.1016/j.pathophys.2009.01.005. PMID: 19278839.
- ↑ Kheifets, L; Bowman, Jd et al. «Future needs of occupational epidemiology of extremely low frequency electric and magnetic fields: review and recommendations». Occupational and environmental medicine, 66, 2, Feb 2009, pàg. 72–80. DOI: 10.1136/oem.2007.037994. PMID: 18805878.
- ↑ Röösli, M «Commentary: Epidemiological research on extremely low frequency magnetic fields and Alzheimer's disease--biased or informative?». International journal of epidemiology, 37, 2, Apr 2008, pàg. 341–3. DOI: 10.1093/ije/dyn024. PMID: 18276625.
- ↑ «FDA-approved drugs» (en anglès). What We Know Today About Alzheimer's Disease. alz.org. [Consulta: 1r agost 2012].
- ↑ Geula C, Mesulam MM «Cholinesterases and the pathology of Alzheimer disease». Alzheimer Dis Assoc Disord, 9 Suppl 2, 1995, pàg. 23–28. PMID: 8534419.
- ↑ Stahl SM «The new cholinesterase inhibitors for Alzheimer's disease, Part 2: illustrating their mechanisms of action». J Clin Psychiatry, 61, 11, 2000, pàg. 813–814. PMID: 11105732.
- ↑ «Donepezil». US National Library of Medicine (Medline Plus), 08-01-2007. [Consulta: 20 març 2008].
- ↑ «Galantamine». US National Library of Medicine (Medline Plus), 08-01-2007. [Consulta: 20 març 2008].
- ↑ «Rivastigmine». US National Library of Medicine (Medline Plus), 08-01-2007. [Consulta: 20 març 2008].
- ↑ «Rivastigmine Transdermal». US National Library of Medicine (Medline Plus), 08-01-2007. [Consulta: 20 març 2008].
- ↑ Birks J «Cholinesterase inhibitors for Alzheimer's disease». Cochrane Database Syst Rev, 1, 2006, pàg. CD005593. DOI: 10.1002/14651858.CD005593. PMID: 16437532.
- ↑ Birks J, Harvey RJ «Donepezil for dementia due to Alzheimer's disease». Cochrane Database Syst Rev, 1, 2006, pàg. CD001190. DOI: 10.1002/14651858.CD001190.pub2. PMID: 16437430.
- ↑ Raschetti R, Albanese E, Vanacore N, Maggini M «Cholinesterase inhibitors in mild cognitive impairment: a systematic review of randomised trials». PLoS Med, 4, 11, 2007, pàg. e338. DOI: 10.1371/journal.pmed.0040338. PMID: 18044984.
- ↑ Acetylcholinesterase inhibitors prescribing information:
- «Aricept Prescribing information» (PDF). Eisai and Pfizer. [Consulta: 18 agost 2008].
- «Razadyne ER U.S. Full Prescribing Information» (PDF). Ortho-McNeil Neurologics. [Consulta: 19 febrer 2008].
- «Exelon ER U.S. Prescribing Information» (PDF). Novartis Pharmaceuticals. [Consulta: 19 febrer 2008].
- «Exelon U.S. Prescribing Information» (PDF). Novartis Pharmaceuticals, juny 20006. [Consulta: 30 juliol 2009].
- «Exelon Warning Letter» (PDF). FDA, agost 2007. [Consulta: 30 juliol 2009].
- ↑ 152,0 152,1 Lipton SA «Paradigm shift in neuroprotection by NMDA receptor blockade: memantine and beyond». Nat Rev Drug Discov, 5, 2, 2006, pàg. 160–170. DOI: 10.1038/nrd1958. PMID: 16424917.
- ↑ «Memantine». US National Library of Medicine (Medline), 04-01-2004.
- ↑ Areosa Sastre A, McShane R, Sherriff F «Memantine for dementia». Cochrane Database Syst Rev, 4, 2004, pàg. CD003154. DOI: 10.1002/14651858.CD003154.pub2. PMID: 15495043.
- ↑ «Namenda Prescribing Information» (PDF). Forest Pharmaceuticals. [Consulta: 19 febrer 2008].
- ↑ Raina P, Santaguida P, Ismaila A, et al. «Effectiveness of cholinesterase inhibitors and memantine for treating dementia: evidence review for a clinical practice guideline». Annals of Internal Medicine, 148, 5, 2008, pàg. 379–397. PMID: 18316756.
- ↑ Antipsychotics use:
- Ballard C, Waite J «The effectiveness of atypical antipsychotics for the treatment of aggression and psychosis in Alzheimer's disease». Cochrane Database Syst Rev, 1, 2006, pàg. CD003476. DOI: 10.1002/14651858.CD003476.pub2. PMID: 16437455.
- Ballard C, Lana MM, Theodoulou M, et al. «A Randomised, Blinded, Placebo-Controlled Trial in Dementia Patients Continuing or Stopping Neuroleptics (The DART-AD Trial)». PLoS Med., 5, 4, 2008, pàg. e76. DOI: 10.1371/journal.pmed.0050076. PMID: 18384230.
- Sink KM, Holden KF, Yaffe K «Pharmacological treatment of neuropsychiatric symptoms of dementia: a review of the evidence». JAMA, 293, 5, 2005, pàg. 596–608. PMID: 15687315.
- ↑ 158,0 158,1 Ballard C, Hanney ML, Theodoulou M, Douglas S, McShane R, Kossakowski K, Gill R, Juszczak E, Yu L-M, Jacoby R «The dementia antipsychotic withdrawal trial (DART-AD): long-term follow-up of a randomised placebo-controlled trial». Lancet Neurology, 8, 2, 09-01-2009, pàg. 151. DOI: 10.1016/S1474-4422(08)70295-3. PMID: 19138567.
- ↑ 159,0 159,1 159,2 159,3 159,4 «Practice Guideline for the Treatment of Patients with Alzheimer's disease and Other Dementias» (PDF). American Psychiatric Association, octubre 2007. DOI: 10.1176/appi.books.9780890423967.152139. [Consulta: 28 desembre 2007].
- ↑ Bottino CM, Carvalho IA, Alvarez AM, et al. «Cognitive rehabilitation combined with drug treatment in Alzheimer's disease patients: a pilot study». Clin Rehabil, 19, 8, 2005, pàg. 861–869. DOI: 10.1191/0269215505cr911oa. PMID: 16323385.
- ↑ Doody RS, Stevens JC, Beck C, et al. «Practice parameter: management of dementia (an evidence-based review). Report of the Quality Standards Subcommittee of the American Academy of Neurology». Neurology, 56, 9, 2001, pàg. 1154–1166. PMID: 11342679.
- ↑ Hermans DG, Htay UH, McShane R «Non-pharmacological interventions for wandering of people with dementia in the domestic setting». Cochrane Database Syst Rev, 1, 2007, pàg. CD005994. DOI: 10.1002/14651858.CD005994.pub2. PMID: 17253573.
- ↑ Robinson L, Hutchings D, Dickinson HO, et al. «Effectiveness and acceptability of non-pharmacological interventions to reduce wandering in dementia: a systematic review». Int J Geriatr Psychiatry, 22, 1, 2007, pàg. 9–22. DOI: 10.1002/gps.1643. PMID: 17096455.
- ↑ Neal M, Briggs M «Validation therapy for dementia». Cochrane Database Syst Rev, 3, 2003, pàg. CD001394. DOI: 10.1002/14651858.CD001394. PMID: 12917907.
- ↑ Chung JC, Lai CK, Chung PM, French HP «Snoezelen for dementia». Cochrane Database Syst Rev, 4, 2002, pàg. CD003152. DOI: 10.1002/14651858.CD003152. PMID: 12519587.
- ↑ Woods B, Spector A, Jones C, Orrell M, Davies S «Reminiscence therapy for dementia». Cochrane Database Syst Rev, 2, 2005, pàg. CD001120. DOI: 10.1002/14651858.CD001120.pub2. PMID: 15846613.
- ↑ Zetteler J «Effectiveness of simulated presence therapy for individuals with dementia: a systematic review and meta-analysis». Aging Ment Health, 12, 6, novembre 2008, pàg. 779–85. DOI: 10.1080/13607860802380631. PMID: 19023729.
- ↑ Spector A, Orrell M, Davies S, Woods B «Withdrawn: Reality orientation for dementia». Cochrane Database Syst Rev, 3, 2000, pàg. CD001119. DOI: 10.1002/14651858.CD001119.pub2. PMID: 17636652.
- ↑ Spector A, Thorgrimsen L, Woods B, et al. «Efficacy of an evidence-based cognitive stimulation therapy programme for people with dementia: randomised controlled trial». Br J Psychiatry, 183, 2003, pàg. 248–254. DOI: 10.1192/bjp.183.3.248. PMID: 12948999.
- ↑ Gitlin LN, Corcoran M, Winter L, Boyce A, Hauck WW «A randomized, controlled trial of a home environmental intervention: effect on efficacy and upset in caregivers and on daily function of persons with dementia». Gerontologist, 41, 1, 01-02-2001, pàg. 4–14. PMID: 11220813 [Consulta: 15 juliol 2008].[Enllaç no actiu]
- ↑ Gitlin LN, Hauck WW, Dennis MP, Winter L «Maintenance of effects of the home environmental skill-building program for family caregivers and individuals with Alzheimer's disease and related disorders». J. Gerontol. A Biol. Sci. Med. Sci., 60, 3, març 2005, pàg. 368–74. PMID: 15860476.
- ↑ «Treating behavioral and psychiatric symptoms». Alzheimer's Association, 2006. Arxivat de l'original el 2006-09-25. [Consulta: 25 setembre 2006].
- ↑ Dunne TE, Neargarder SA, Cipolloni PB, Cronin-Golomb A «Visual contrast enhances food and liquid intake in advanced Alzheimer's disease». Clinical Nutrition, 23, 4, 2004, pàg. 533–538. DOI: 10.1016/j.clnu.2003.09.015. PMID: 15297089.
- ↑ Dudek, Susan G.. Nutrition essentials for nursing practice. Hagerstown, Maryland: Lippincott Williams & Wilkins, 2007, p. 360. ISBN 0-7817-6651-6 [Consulta: 19 agost 2008].
- ↑ Dennehy C «Analysis of patients' rights: dementia and PEG insertion». Br J Nurs, 15, 1, 2006, pàg. 18–20. PMID: 16415742.
- ↑ Chernoff R «Tube feeding patients with dementia». Nutr Clin Pract, 21, 2, abril 2006, pàg. 142–6. DOI: 10.1177/0115426506021002142. PMID: 16556924.
- ↑ Gambassi G, Landi F, Lapane KL, Sgadari A, Mor V, Bernabei R «Predictors of mortality in patients with Alzheimer's disease living in nursing homes». J. Neurol. Neurosurg. Psychiatr., 67, 1, juliol 1999, pàg. 59–65. DOI: 10.1136/jnnp.67.1.59. PMC: 1736445. PMID: 10369823.
- ↑ Medical issues:
- Head B «Palliative care for persons with dementia». Home Healthc Nurse, 21, 1, gener 2003, pàg. 53–60; quiz 61. DOI: 10.1097/00004045-200301000-00012. PMID: 12544465.
- Friedlander AH, Norman DC, Mahler ME, Norman KM, Yagiela JA «Alzheimer's disease: psychopathology, medical management and dental implications». J Am Dent Assoc, 137, 9, setembre 2006, pàg. 1240–51. PMID: 16946428.
- Belmin J «Practical guidelines for the diagnosis and management of weight loss in Alzheimer's disease: a consensus from appropriateness ratings of a large expert panel». J Nutr Health Aging, 11, 1, 2007, pàg. 33–7. PMID: 17315078.
- McCurry SM, Gibbons LE, Logsdon RG, Vitiello M, Teri L «Training caregivers to change the sleep hygiene practices of patients with dementia: the NITE-AD project». J Am Geriatr Soc, 51, 10, octubre 2003, pàg. 1455–60. DOI: 10.1046/j.1532-5415.2003.51466.x. PMID: 14511168.
- Perls TT, Herget M «Higher respiratory infection rates on an Alzheimer's special care unit and successful intervention». J Am Geriatr Soc, 43, 12, desembre 1995, pàg. 1341–4. PMID: 7490383.
- ↑ Shega JW, Levin A, Hougham GW, et al. «Palliative Excellence in Alzheimer Care Efforts (PEACE): a program description». J Palliat Med, 6, 2, abril 2003, pàg. 315–20. DOI: 10.1089/109662103764978641. PMID: 12854952.
- ↑ Mitchell SL, Teno JM, Kiely DK, et al. «The clinical course of advanced dementia». N Engl J Med, 361, 16, Oct 2009, pàg. 1529–38. PMID: 19828530.
- ↑ 181,0 181,1 Bowen JD, Malter AD, Sheppard L, et al. «Predictors of mortality in patients diagnosed with probable Alzheimer's disease». Neurology, 47, 2, agost 1996, pàg. 433–9. PMID: 8757016.
- ↑ 182,0 182,1 Dodge HH, Shen C, Pandav R, DeKosky ST, Ganguli M «Functional transitions and active life expectancy associated with Alzheimer disease». Arch. Neurol., 60, 2, febrer 2003, pàg. 253–9. DOI: 10.1001/archneur.60.2.253. PMID: 12580712.
- ↑ Larson EB, Shadlen MF, Wang L, et al. «Survival after initial diagnosis of Alzheimer disease». Ann. Intern. Med., 140, 7, abril 2004, pàg. 501–9. PMID: 15068977.
- ↑ Jagger C, Clarke M, Stone A «Predictors of survival with Alzheimer's disease: a community-based study». Psychol Med, 25, 1, gener 1995, pàg. 171–7. DOI: 10.1017/S0033291700028191. PMID: 7792352.
- ↑ 185,0 185,1 Ganguli M, Dodge HH, Shen C, Pandav RS, DeKosky ST «Alzheimer disease and mortality: a 15-year epidemiological study». Arch. Neurol., 62, 5, maig 2005, pàg. 779–84. DOI: 10.1001/archneur.62.5.779. PMID: 15883266.
- ↑ 186,0 186,1 186,2 Bermejo-Pareja F, Benito-León J, Vega S, Medrano MJ, Román GC «Incidence and subtypes of dementia in three elderly populations of central Spain». J. Neurol. Sci., 264, 1–2, gener 2008, pàg. 63–72. DOI: 10.1016/j.jns.2007.07.021. PMID: 17727890.
- ↑ 187,0 187,1 187,2 Di Carlo A, Baldereschi M, Amaducci L, et al. «Incidence of dementia, Alzheimer's disease, and vascular dementia in Italy. The ILSA Study». J Am Geriatr Soc, 50, 1, 2002, pàg. 41–8. DOI: 10.1046/j.1532-5415.2002.50006.x. PMID: 12028245.
- ↑ «Dia Mundial de l'Alzheimer». Generalitat de Catalunya, 21-09-2012. Arxivat de l'original el 2012-09-23. [Consulta: 24 setembre 2012].
- ↑ Andersen K, Launer LJ, Dewey ME, et al. «Gender differences in the incidence of AD and vascular dementia: The EURODEM Studies. EURODEM Incidence Research Group». Neurology, 53, 9, 1999, pàg. 1992–7. PMID: 10599770.
- ↑ 2000 U.S. estimates:
- Hebert LE, Scherr PA, Bienias JL, Bennett DA, Evans DA «Alzheimer disease in the US population: prevalence estimates using the 2000 census». Arch. Neurol., 60, 8, 2003, pàg. 1119–22. DOI: 10.1001/archneur.60.8.1119. PMID: 12925369.
- «Profiles of general demographic characteristics, 2000 census of population and housing, United States» (PDF). U.S. Census Bureau, 2001. [Consulta: 27 agost 2008].
- ↑ 191,0 191,1 191,2 Ferri CP, Prince M, Brayne C, et al. «Global prevalence of dementia: a Delphi consensus study» (PDF). Lancet, 366, 9503, 2005, pàg. 2112–7. Arxivat de l'original el 2008-06-25. DOI: 10.1016/S0140-6736(05)67889-0. PMID: 16360788 [Consulta: 13 juny 2008].
- ↑ World Health Organization. Neurological Disorders: Public Health Challenges. Switzerland: World Health Organization, 2006, p. 204–207. ISBN 978-92-4-156336-9.
Bibliografia[modifica]
- Alzheimer's Disease: Unraveling the Mystery. US Department of Health and Human Services, National Institute on Aging, NIH, 2008 [Consulta: 11 desembre 2009]. Arxivat 2008-10-01 a Wayback Machine.
- Can Alzheimer's Disease Be Prevented?. US Department of Health and Human Services, National Institute on Aging, NIH, 2009 [Consulta: 11 desembre 2009]. Arxivat 2010-12-03 a Wayback Machine.
- Caring for a Person with Alzheimer's Disease: Your Easy-to-Use Guide from the National Institute on Aging. US Department of Health and Human Services, National Institute on Aging, NIH, 2009 [Consulta: 11 desembre 2009]. Arxivat 2010-12-03 a Wayback Machine.
- Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B «Guidelines for managing Alzheimer's disease: Part I. Assessment». American Family Physician, 65, 11, 2002, pàg. 2263–2272. Arxivat de l'original el 2008-05-13. PMID: 12074525 [Consulta: 11 desembre 2009].
- Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B «Guidelines for managing Alzheimer's disease: Part II. Treatment». American Family Physician, 65, 12, 2002, pàg. 2525–2534. Arxivat de l'original el 2008-05-14. PMID: 12086242 [Consulta: 11 desembre 2009].
- Russell D, Barston S, White M. «Alzheimer's Behavior Management: Learn to manage common behavior problems». helpguide.org, 19-12-2007. Arxivat de l'original el 2011-08-25. [Consulta: 29 febrer 2008].
Enllaços externs[modifica]
| A Wikimedia Commons hi ha contingut multimèdia relatiu a: Malaltia d'Alzheimer |
- «Un president contra l'Alzheimer». Quèquicom, 16-10-2010.
- «Alzheimer». Canal Salut. Generalitat de Catalunya. [Consulta: 18 febrer 2020].
- Alzheimer Centre Educacional - Fundació ACE. Institut Català de Neurociències Aplicades.
- Alzheimer's Disease Centers (ADCs) Arxivat 2010-06-04 a Wayback Machine.
- Alzheimer's Disease Education and Referral (ADEAR) Center
- Alzheimer's Association Arxivat 2012-07-30 a Wayback Machine.
- UCSF Memory and Aging Center

