Síndrome de Stevens-Johnson
 | |
| Tipus | trastorn cutani, eritema, reacció adversa cutània severa, síndrome i malaltia |
|---|---|
| Epònim | Albert Mason Stevens i Frank Chambliss Johnson |
| Especialitat | dermatologia |
| Patogènia | |
| Associació genètica | PSORS1C1 (en) |
| Classificació | |
| CIM-11 | EB13.0 |
| CIM-10 | L51.1 i L51.2 |
| CIM-9 | 695.13 i 695.15 |
| Recursos externs | |
| OMIM | 608579 |
| DiseasesDB | 4450 |
| MedlinePlus | 000851 |
| eMedicine | 1197450 i 1124127 |
| Patient UK | stevens-johnson-syndrome |
| MeSH | D013262 |
| Orphanet | 537 i 36426 |
| UMLS CUI | C0038325, C1274933, C3658301, C3658302 i C0014518 |
| DOID | DOID:0050426 |
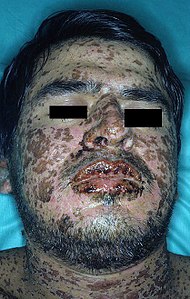
La síndrome de Stevens-Johnson (SSJ) és un tipus de reacció cutània severa.[1] Junt amb la necròlisi epidèrmica tòxica (NET) i la mixta Stevens-Johnson/necròlisi epidèrmica tòxica (SSJ/NET), la SSJ és la forma menys greu.[1][2] L'eritema multiforme (EM) es considera generalment una condició separada.[3] Els primers símptomes de la SSJ inclouen febre i símptomes com de grip.[1] Pocs dies després, la pell es comença a obstruir i es pela, formant zones ulcerades i doloroses.[1] Les membranes mucoses, com la boca, típicament també s'afecten.[1] Entre les complicacions s'inclou la deshidratació, sèpsia, pneumònia i fallada de diversos òrgans.[1]
La causa més freqüent són certs medicaments com ara lamotrigina, carbamazepina, al·lopurinol, antibiòtics com sulfonamida i nevirapina.[1] Altres causes poden incloure infeccions per Mycoplasma pneumoniae i citomegalovirus o la causa pot romandre desconeguda.[4][1] Els factors de risc són el VIH/SIDA i el lupus eritematós sistèmic.[1]
El diagnòstic de la SSJ es basa en la implicació de menys del 10% de la pell.[4] Es coneix amb el nom de NET quan hi participa més del 30% de la pell i es considera una forma intermèdia quan hi participa un 10-30%.[2] Les reaccions SSJ/NET segueixen un mecanisme d'hipersensibilitat de tipus IV.[5] També s'inclou en el grup de les reaccions adverses cutànies severes la reacció per fàrmac amb eosinofília i símptomes sistèmics (síndrome de DRESS), la pustulosi exantemàtica generalitzada aguda (AGEP) i la necròlisi epidèrmica tòxica.[6]
El tractament té lloc generalment a l'hospital, en una unitat de cremats o de cures intensives.[4] Els esforços poden incloure l'aturada de la causa, medicació contra el dolor, antihistamínics, antibiòtics, immunoglobulines intravenoses o glucocorticoides.[4] Junt amb NET, SSJ afecta entre 1 i 2 persones per milió i any.[1] L'inici típic té menys de 30 anys.[4] La pell sol regenerar-se entre dues o tres setmanes; tanmateix, la recuperació completa pot trigar mesos.[4] En general, el risc de mort amb SSJ és del 5 al 10%.[1][7]
Referències[modifica]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 «Stevens-Johnson syndrome/toxic epidermal necrolysis» (en anglès), juliol 2015. Arxivat de l'original el 27 abril 2017. [Consulta: 26 abril 2017].
- ↑ 2,0 2,1 «Orphanet: Toxic epidermal necrolysis» (en anglès), novembre 2008. Arxivat de l'original el 27 abril 2017. [Consulta: 26 abril 2017].
- ↑ Schwartz, RA; McDonough, PH; Lee, BW «Toxic epidermal necrolysis: Part I. Introduction, history, classification, clinical features, systemic manifestations, etiology, and immunopathogenesis.». Journal of the American Academy of Dermatology, 69, 2, agost 2013, pàg. 173.e1–13; quiz 185–6. DOI: 10.1016/j.jaad.2013.05.003. PMID: 23866878.
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 «Stevens-Johnson syndrome». Arxivat de l'original el 28 agost 2016. [Consulta: 26 agost 2016].
- ↑ Hyzy, Robert C.. Evidence-Based Critical Care: A Case Study Approach (en anglès). Springer, 2017, p. 761. ISBN 9783319433417.
- ↑ «Recent advances in the understanding of severe cutaneous adverse reactions». The British Journal of Dermatology, 177, 5, 2017, pàg. 1234–1247. DOI: 10.1111/bjd.15423. PMC: 5582023. PMID: 28256714.
- ↑ «Current Perspectives on Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis». Clinical Reviews in Allergy & Immunology, 54, 1, 2017, pàg. 147–176. DOI: 10.1007/s12016-017-8654-z. PMID: 29188475.
