Trastorn d'excoriació
 | |
| Tipus | trastorn del control d'impulsos, excoriació i conductes repetitives centrades en el cos |
|---|---|
| Especialitat | dermatologia, psiquiatria i psicologia |
| Classificació | |
| CIM-11 | 6B25.1 |
| CIM-10 | L98.1 |
| CIM-9 | 312.3 |
| DSM | 698.4 |
| Recursos externs | |
| MeSH | D000096705 |
| UMLS CUI | C1696701 |
El trastorn d'excoriació és un trastorn mental de l'espectre obsessiu-compulsiu que es caracteritza per la urgència o l'impuls repetit de gratar-se la pròpia pell fins al punt de produir un dany psicològic o físic.[1][2]
Signes i símptomes
[modifica]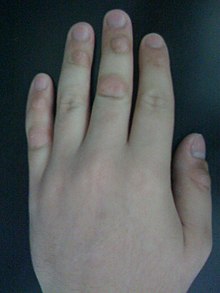

Els episodis de gratar-se la pell sovint van precedits o acompanyats de tensió, ansietat o estrès.[3] En alguns casos, després de gratar-se, la persona afectada pot sentir-se deprimida.[2] Durant aquests moments, sovint hi ha una voluntat compulsiva de gratar, prémer o raspar una superfície o regió del cos, sovint a la ubicació d'un defecte de la pell percebut. En gratar-se, es pot sentir un alleujament o satisfacció.
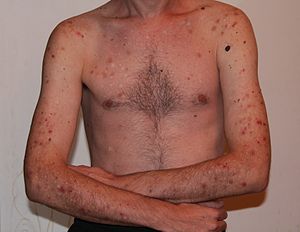
La regió més comunament gratada és la cara,[2][3][4] però d'altres localitzacions freqüents inclouen els braços, les cames, l'esquena, les genives, el coll, les espatlles, el cuir cabellut, l'abdomen, el pit i extremitats com les ungles i les cutícules.[4] La majoria dels pacients amb trastorn d'excoriació afirmen tenir una zona primària del cos en la qual concentren els actes de gratar-se, però sovint els traslladen a altres zones del cos per donar temps de guarir la seva àrea primària.[4] Els individus amb trastorn d'excoriació varien en la seva conducta de gratar-se; alguns ho fan breument diverses vegades al dia, mentre que d'altres poden fer una sessió de gratament que pot durar hores.[5] La manera més habitual de gratar-se és fer-ho mitjançant els dits, encara que una minoria important de gent utilitza eines com pinces o agulles.[6]
L'acte de gratar-se la pell es produeix sovint com a conseqüència d'alguna altra causa desencadenant.[2] Alguns desencadenants habituals són notar o observar irregularitats a la pell i sentir sensacions angoixants o negatives.[6]
Entre les complicacions derivades d'un trastorn d'excoriació s'inclouen: infecció al lloc de gratament, dany del teixit i sèpsia. Els danys derivats dels grataments poden ser tan greus que requereixen trasplantaments de pell. Una gratada severa pot causar abscessos epidèrmics. Els casos greus de trastorn d'excoriació poden causar ferides que poden posar en perill la vida. Per exemple, en un cas reportat, una dona va produir-se un forat pel pont nasal, que va requerir una intervenció quirúrgica, i una dona de 48 anys va gratar-se la pell del fins al punt de deixar exposada l'artèria caròtida. Es pot produir dolor al coll o a l'esquena a causa de les postures inclinades prolongades al realitzar la conducta. A més de lesions físiques, el trastorn d'excoriació pot causar cicatrius físiques greus i desfiguració.[4]
El trastorn d'excoriació pot provocar sentiments d'intensos de desemparament, culpabilitat i vergonya en els individus, que augmenten considerablement el risc d'autolesionar-se. Els estudis han demostrat que els individus amb trastorn d'excoriació presente ideació suïcida en un 12%, intents de suïcidi en un 11,5%, i hospitalitzacions psiquiàtriques en un 15%.[4]
Causes
[modifica]Hi ha moltes teories diferents sobre les causes del trastorn d'excoriació incloent factors biològics i ambientals.[7]
Una hipòtesi estesa és que el trastorn d'excoriació és un mecanisme de defensa per afrontar nivells elevats de turment, excitació o estrès interns en individus amb una resposta a l'estrès defectuosa.[5] Una revisió dels estudis conductuals va trobar suport a aquesta hipòtesi, ja què l'acte de gratar-se la pell sembla mantenir-se mitjançant un reforç automàtic intern.
A diferència de les teories neurològiques, hi ha alguns psicòlegs que creuen que la conducta de gratar-se pot ser el resultat d'una ràbia reprimida sentida cap a pares autoritaris. Una teoria similar sosté que pares sobreprotectors poden provocar que aquesta conducta es desenvolupi en els seus fills.[4]
Els estudis clínics han posat de manifest que hi ha un fort lligam entre els fets traumàtics de la infància i el trastorn de l'excoriació. S'ha trobat que els individus que presenten trastorns autolesius de la pell també han patit amb freqüència abusos sexuals a la infància.[8]
Neurològiques
[modifica]Hi ha un coneixement limitat sobre la neurobiologia que condueix el trastorn d'excoriació i no s'han realitzat estudis de neuroimatge pacients amb aquest trastorn.
Les persones que pateixen un trastorn d'excoriació i altres afeccions diagnosticades reporten diferents motivacions per a la seva conducta de gratar-se. Els que tenen tant el TOC com el trastorn d'excoriació manifesten que es graten la pell a causa d'una contaminació percebuda en ella, mentre que els que tenen tant el trastorn dismòrfic corporal (TDC) com el trastorn d'excoriació diuen que es graten per imperfeccions percebudes a la pell.[4]
Alguns estudis han demostrat un vincle entre la dopamina i el desig de gratar-se. S'ha demostrat que drogues com la cocaïna i la metamfetamina, que augmenten els efectes farmacològics de la dopamina, provoquen grataments incontrolats als consumidors. Aquestes drogues poden crear la sensació de formigueig, notar que alguna cosa s'arrossega sobre o sota la pell. Així, el trastorn d'excoriació podria derivar d'una disfunció a les funcions de recompensa dopaminèrgiques.[4]
Hi pot haver-hi una altra explicació neurològica per al trastorn d'excoriació: els individus amb la malaltia tenen menys control motor-inhibitori, però no mostren cap diferència en la flexibilitat cognitiva en comparació amb persones sanes. El control motor-inhibitori és una funció del circuit frontoestriat lateral dret, que inclou els còrtexs cingulats anteriors frontal inferior dret i bilateral. El deteriorament del control motor-inhibitori és similar a les condicions neurològiques dels que tenen problemes per suprimir comportaments inadequats, com ara abusar de la metamfetamina.[4]
Components genètics
[modifica]No hi ha cap evidència significativa que indiqui que els trastorns d'excoriació es deguin a trets o gens heretats, tot i que hi ha hagut diversos petits estudis amb conclusions similars sobre el gen SAPAP3. Els investigadors han observat una neteja excessiva dels ratolins després de la supressió del gen SAPAP3.[9] Aquesta observació va portar als investigadors a estudiar els efectes del gen SAPAP3 en pacients amb tricotil·lomania, un trastorn caracteritzat per conductes similars dirigides cap al propi pèl. Aquest estudi va revelar una relació significativa entre un únic polimorfisme nucleòtid dins del gen SAPAP3 i la tricotil·lomania.
Diagnòstic
[modifica]Hi ha hagut controvèrsia sobre la creació d'una categoria diferenciada al DSM-5 pel trastorn d'excoriació (gratar-se la pell).[10] Dos dels principals motius per oposar-se a la inclusió d'un trastorn d'excoriació al DSM-5 són: que el trastorn d'excoriació pot ser només un símptoma d'un trastorn subjacent diferent, com el TOC o el TDC; i que el trastorn excoriació és només un mal hàbit i que, permetent a aquest trastorn obtenir la seva pròpia categoria diferenciada, s'obligaria al DSM a incloure una àmplia gamma de mals hàbits com a síndromes, com per exemple mossegar-se les ungles o furgar-se el nas.[6] Stein defensa que el trastorn d'excoriació es pot qualificar com a síndrome independent i s'ha de classificar com a categoria pròpia perquè:
- El trastorn d'excoriació es produeix com a trastorn principal i no com a símptoma d'un trastorn major.
- El trastorn d'excoriació té unes característiques clíniques ben definides.
- Hi ha informació sobre característiques clíniques i criteris diagnòstics d'aquesta malaltia.
- Hi ha dades suficients per crear una categoria separada per al trastorn d'excoriació.
- La taxa d'incidència del trastorn d'excoriació a la població és alta.
- Ja s'han proposat criteris diagnòstics per al trastorn.
- La classificació del trastorn d'excoriació com a condició separada comporta millors estudis i millors resultats de tractament.
- La classificació com a condició separada comporta una major consciència del trastorn i anima a més persones a obtenir tractament.[6]
Tanmateix, una revisió de la literatura científica de Jenkins et al. sobre el trastorn d'excoriació com a categoria separada en el DSM-5 va concloure que tal distinció requereix més evidències.[10] Com que el trastorn d'excoriació és diferent d'altres afeccions i trastorns que provoquen el fet de gratar-se la pell, és important que qualsevol diagnòstic de trastorn d'excoriació tingui en compte diverses altres condicions mèdiques com a causes possibles. Hi ha una varietat de condicions que causen picor i gratament de la pell, com ara: èczema, psoriasi, diabetis, malalties hepàtiques, malaltia de Hodgkin, policitèmia vera, lupus sistèmic i síndrome de Prader-Willi.[4]
Per tal d'entendre millor el trastorn d'excoriació, els investigadors han desenvolupat diverses escales per categoritzar la conducta de gratar-se la pell. Aquestes inclouen la Skin-Picking Impact Scale (SPIS) i The Milwaukee Inventory for the Dimensions of Adult Skin-picking.[5] L'SPIS es va crear per mesurar com el gratament de la pell afecta l'individu socialment, conductualment i emocionalment.[11]
A partir del llançament del cinquè Manual de Diagnòstic i Estadística de Trastorns Mentals el maig de 2013, aquest trastorn es classifica com a condició pròpia separada sota els "trastorns obsessius-compulsius i trastorns relacionats" i s'anomena "trastorn d'excoriació (gratar-se la pell)". Els criteris diagnòstic són els següents:[12]
- Malmetre la pell repetidament fins a produir-se lesions cutànies
- Intents repetits per disminuir o deixar de gratar-se la pell
- Gratar-se la pell causa malestar clínicament significatiu o deteriorament social, laboral o altres àmbits de funcionament
- El dany a la pell no es produeix ni es pot explicar millor per efectes fisiològics d'una substància o un trastorn mèdic
- El fet de gratar-se la pell no s'explica millor pels símptomes d'un altre trastorn mental
Classificació
[modifica]Des del DSM-5 (2013), el trastorn d'excoriació es classifica com a "L98.1 Excoriació (gratar-se la pell)" a l'ICD-10;[13] i ja no es classifica dins del "Trastorn de control d'impuls" (f63).
El seu nom oficial va ser "dermatil·lomania" durant algun temps. A partir del llançament del cinquè Manual de diagnòstic i estadística de trastorns mentals el maig de 2013, el trastorn d'excoriació es classifica com a condició pròpia separada dins dels "trastorn obsessiu-compulsiu i trastorns relacionats" i s'anomena "trastorn d'excoriació (gratar-se la pell)".
Similituds amb altres trastorns
[modifica]La incapacitat de controlar el desig de gratar-se és similar a la voluntat d'arrencar-se compulsivament el propi pèl, és a dir, la tricotil·lomania. Els investigadors han observat les similituds següents entre la tricotil·lomania i el trastorn de l'excoriació: els símptomes són ritualistes, però no hi ha obsessions precedents; hi ha desencadenants similars per a les accions compulsives; ambdós trastorns semblen tenir un paper en la modificació del nivell d'excitació del subjecte; i l'edat d'inici per a ambdós trastorns és similar.[6] També hi ha un alt nivell de comorbiditat entre els que tenen tricotil·lomania i els que tenen trastorn d'excoriació. Una diferència notable entre aquests trastorns és que el gratament de la pell sembla donar-se predominantment en les dones, mentre que la tricotil·lomania es distribueix de manera més uniforme entre els gèneres.
La investigació també ha suggerit que el trastorn per excoriació pot ser entès com un tipus de trastorn obsessiu-compulsiu (TOC).[3] El trastorn de l'excoriació i el TOC són similars, ja que tots dos comporten una "repetició de conductes amb un control disminuït" que, a més, generalment disminueixen l'ansietat.[4]
Tot i això, Odlaug i Grant han suggerit que el trastorn d'excoriació s'assembla més al trastorn d'abús de substàncies que al TOC. Argumenten que el trastorn de l'excoriació difereix de la TOC fonamentalment en els següents aspectes:[4]
- Hi ha una proporció molt més gran de dones amb trastorn d'excoriació.
- El trastorn d'excoriació pot ser inherentment agradable, mentre que el TOC no ho és.
- Els tractaments que són generalment eficaços per a pacients amb TOC (és a dir, ISRSs i teràpia d'exposició) no tenen tant d'èxit en pacients amb trastorn d'excoriació.
- A diferència del TOC, el fet de gratar-se la pell rarament és a causa de pensaments obsessius.
Odlaug i Grant han reconegut les similituds següents entre individus amb dermatil·lomania i pacients amb addiccions:
- Compulsió per implicar-se en una conducta negatiu malgrat el coneixement del dany que suposa.
- Manca de control sobre la conducta problemàtica.
- Fort impuls per realitzar la conducta abans del compromís.
- Sensació de plaer mentre es realitza la conducta o sensació d'alleujament o reducció de l'ansietat un cop realitzada.
Un estudi que va donar suport a la teoria addictiva del gratar-se va trobar que el 79% dels pacients amb trastorn d'ecxoriació van declarar una sensació gratificant al gratar-se.[4]
Odlaug i Grant també defensen que la dermatil·lomania podria tenir diverses causes psicològiques diferents, cosa que explicaria per què alguns pacients semblen més propensos a tenir símptomes de TOC, i d'altres, d'una addicció. Suggereixen que el tractament de determinats casos d'excoriació com a addicció pot produir més èxit que tractar-los com una forma de TOC.[4]
Tractament
[modifica]Malgrat la prevalença de la malaltia, el coneixement sobre tractaments eficaços per al trastorn d'excoriació és escàs.[2][5] Hi ha dos grans tipus de teràpia per al trastorn d'excoriació: farmacològica i conductual.[4]
Les persones amb trastorn d'excoriació sovint no busquen tractament per al seu trastorn, en gran part a causa de sentiments de vergonya, alienació, falta de consciència o creença que la malaltia no pot ser tractada. Un estudi va trobar que només el 45% de les persones amb trastorn d'excoriació van buscar algun cop de tractament i només el 19% va rebre tractament dermatològic. Un altre estudi va trobar que només el 30% de les persones amb aquest trastorn buscaven tractament.[4]
Medicaments
[modifica]Hi ha diversos medicaments que han rebut algun suport per tractar el trastorn d'excoriació: ISRS; antagonistes opioides; agents anti-epilèptics; i agents glutamatergics.[2] A més d'aquests grups de medicaments, també s'han provat alguns altres productes farmacològics en petits assaigs.
S'han utilitzat fàrmacs antipsicòtics, ansiolítics, antidepressius i anti-epilèptics per tractar la recol·lecció de la pell, amb diversos èxits.[12]
Els ISRS han demostrat ser eficaços en el tractament del TOC, fet que serveix d'argument favorable per tractar el trastorn d'excoriació amb el mateix fàrmac. Malauradament, els estudis clínics no han proporcionat un recolzament clar.[5] De fet, en una metaanàlisi dels tractaments farmacològics dels trastorns d'excoriació, es va trobar que els inhibidors selectius de recaptació de serotonina (ISRS) i lamotrigina no eren més efectius que el placebo a llarg termini.[14] Les revisions sobre el tractament del trastorn d'excoriació han demostrat que els medicaments següents poden ser efectius per reduir la conducta de gratar-se: doxepina, clomipramina, naltrexona, pimozida i olanzapina. Petits estudis sobre fluoxetina, un ISRS, en el tractament del trastorn d'excoriació van demostrar que el fàrmac reduïa certs aspectes del gratament de la pell en comparació amb el placebo, però no es va observar una remissió completa. Un petit estudi amb pacients amb trastorn d'excoriació tractats amb citalopram, un altre ISRS, va demostrar que els que van prendre el fàrmac van reduir significativament les seves puntuacions en l'Escala Obsessiva Compulsiva Yale-Brown en comparació amb el placebo, però que no hi va haver una disminució significativa de la conducta de gratar-se a l'escala analògica-visual.[4]
Tot i que no hi ha hagut estudis amb humans sobre antagonistes d'opioides per al tractament del trastorn d'excoriació, hi ha hagut estudis que demostren que aquests productes poden reduir les auto-mossegades en gossos amb granuloma per llepades, que alguns han proposat com un bon model animal a causa de les conductes repetitives centrades en el propi cos. A més, els informes de cas donen suport a l'ús d'aquests antagonistes opioides per tractar el trastorn de l'excoriació, ja que funcionen afectant els circuits de dopamina, disminuint així els efectes gratificants del gratament.[4]
Una altra classe de possibles tractaments farmacològics són els agents glutamatergics com l'n-acetil cisteïna (NAC). Aquests productes han demostrat certa capacitat de reduir altres conductes problemàtiques com ara l'addicció a la cocaïna i la tricotil·lomania. Alguns estudis de cas i alguns petits estudis amb NAC han demostrat una disminució dels grataments en comparació amb el placebo.[4]
El trastorn de l'excoriació i la tricotil·lomania s'han tractat amb inositol.[15]
El topiramat, un medicament antiepilèptic, s'ha utilitzat per tractar el trastorn d'excoriació; en un estudi reduït amb individus amb síndrome de Prader-Willi, es va trobar una reducció del gratament de la pell.[5]
Assessorament
[modifica]Els tractaments conductuals inclouen entrenament en la inversió d'hàbits, teràpia cognitiva-conductual, teràpia de comportament millorada amb l'acceptació [3] i teràpia d'acceptació i compromís (TAC).[16]
Diversos estudis han demostrat que l'entrenament en la inversió d'hàbits associat a l'entrenament de consciència redueix la conducta de gratar-se la pell en aquelles persones amb trastorn d'excoriació que no tenen discapacitats psicològiques.[5] L'entrenament en la inversió d'hàbits pot incloure la millora de la consciència i l'entrenament en respostes competitives. Per exemple, en un estudi, l'entrenament respostes competitives requeria que els participants poguessin tancar el puny durant un minut en lloc de gratar-se o en resposta a una condició que solia provocar la conducta de gratar-se.
Amb trastorns del desenvolupament
[modifica]Hi ha diverses intervencions conductuals diferents que s'han provat per tractar el trastorn d'excoriació amb afectats per trastorns del desenvolupament.
Un dels mètodes és fer que les persones portin alguna forma de roba protectora que limiti la capacitat del pacient de gratar-se el seu cos, per exemple, guants o màscara facial.[5]
Altres tractaments conductuals intenten canviar la conducta proporcionant diferents incentius. Sota el Reforç Diferencial d'una Altra Conducta (DRO, de l'anglès Differential Reinforcement of Other Behavior), es recompensa a un pacient si pot abstenir-se de gratar-se durant un cert temps.[5] En contrast amb el DRO, el Reforç Diferencial d'una Conducta Incompatible (DRI, de l'anglès Differential Reinforcement of Incompatible Behavior) es recompensa a un individu per haver dut a terme una conducta alternativa que no es pot produir físicament al mateix temps que la conducta problemàtica (per exemple, asseure's sobre les mans en lloc de gratar-se la pell). Finalment, el Reforç Diferencial d'una Conducta Alternativa premia les conductes que no són necessàriament incompatibles amb la conducta-objectiu, però que tenen la mateixa funció que la conducta-objectiu, (per exemple, proporcionant a les persones una conducta que competeix per ocupar el seu temps en lloc de gratar-se la pell).
Totes aquestes tècniques s'han demostrat exitoses en petits estudis, però cap s'ha provat en poblacions prou grans per proporcionar evidències definitives de la seva efectivitat.[5]
Biofeedback
[modifica]L'evidència suggereix que els dispositius que proporcionen retroalimentació quan es produeix l'activitat poden ser útils.[17]
Prognosi
[modifica]Típicament, les persones amb trastorn d'excoriació troben que el trastorn interfereix en la vida diària. Obstaculitzats per la vergonya i la humiliació, poden prendre mesures per ocultar el seu trastorn, com no sortir de casa, portar màniga llarga i pantalons llargs fins i tot a l'estiu o cobrir un dany visible de la pell amb cosmètics i/o embenatges. Si no es tracta, el trastorn d'excoriació pot durar entre 5 i 21 anys. Tot i això, molts doctors consideren que aquest trastorn és un diagnòstic permanent.[18]
Epidemiologia
[modifica]No es coneix bé la prevalença del trastorn d'excoriació.
Les estimacions de prevalença de la malaltia oscil·len entre l'1,4 i el 5,4% de la població general. En una enquesta telefònica nord-americana es va trobar que el 16,6% dels enquestats "s'havien gratat la pell fins al punt de patir un dany tissular notable" i que l'1,4% considerava que complia els requisits del trastorn d'excoriació. Una altra enquesta comunitària va trobar que un 5,4% presentava un trastorn d'excoriació. Una enquesta a estudiants universitaris va trobar una taxa del 4%.[4] Un estudi va trobar que entre els adults no discapacitats, el 63% de les persones es grataven d'alguna forma la pell, i que el 5,4% ho feien de forma severa.[5] Finalment, en una enquesta a pacients dermatològics es va trobar que el 2% patia trastorn d'excoriació.[9]
En alguns pacients, el trastorn d'excoriació comença amb l'aparició de l'acne a l'adolescència, però la compulsió continua fins i tot quan l'acne desapareix. Les afeccions cutànies com la queratosi pilar, psoriasi i èczema també poden provocar la conducta. En pacients amb acne, la neteja de la pell és desproporcionada amb la gravetat de l'acne. Alguns esdeveniments estressants com ara conflictes matrimonials, morts d'amics o familiars i embarassos no desitjats s'han relacionat amb l'aparició de la malaltia. Si el trastorn d'excoriació no es produeix durant l'adolescència, una altra edat d'inici habitual es troba entre els 30 i els 45 anys. A més, s'han documentat molts casos de trastorn d'excoriació en nens menors de 10 anys. Una petita enquesta a pacients amb trastorn d'excoriació va trobar que el 47,5% d'ells tenien un inici precoç del trastorn, que havia començat abans dels 10 anys. Els esdeveniments traumàtics de la infància poden iniciar la conducta.[4]
El trastorn de l'excoriació és estadísticament més freqüent en les dones que en els homes.[3]
El trastorn d'excoriació té una elevada taxa de comorbiditat amb altres afeccions psiquiàtriques, especialment amb trastorns de l'estat d'ànim i ansietat.[6] En una enquesta a pacients amb trastorn d'excoriació es va trobar que el 56,7% també tenia un trastorn de l'eix I del DSM-IV i el 38% tenia problemes d'abús d'alcohol o drogues. Els estudis han demostrat les següents taxes de malalties psiquiàtriques trobades en pacients amb trastorn d'excoriació: tricotil·lomania (38,3%), abús de substàncies (38%), trastorn depressiu major (del 31,7% al 58,1%), trastorns d'ansietat (del 23% al 56%), trastorn obsessiu-compulsiu (del 16,7 al 68%) i trastorn dismòrfic corporal (del 26,8% al 44,9%). També hi ha taxes més altes de trastorn d'excoriació en pacients en instal·lacions psiquiàtriques; un estudi sobre pacients psiquiàtrics adolescents va trobar que el trastorn d'excoriació estava present en l'11,8% dels pacients.[4]
El gratament de la pell també és freqüent en aquells individus amb certs trastorns del desenvolupament; per exemple, la síndrome de Prader-Willi i la síndrome de Smith-Magenis.[5] Els estudis han demostrat que el 85% de les persones amb síndrome de Prader-Willi també es graten la pell. Els nens amb altres trastorns del desenvolupament també corren un risc més elevat de trastorns d'excoriació.
El trastorn de l'excoriació també es correlaciona amb "dificultats socials, laborals i acadèmiques, augment de les preocupacions mèdiques i de salut mental (incloent ansietat, depressió, trastorn obsessiu-compulsiu) [...] i càrrega financera".[5] El trastorn d'excoriació també presenta un alt grau de comorbiditat amb dificultats laborals i matrimonials.[6]
Sovint hi és present l'abús de substàncies i els individus amb trastorn d'excoriació tenen el doble de probabilitats de tenir familiars de primer grau amb trastorns d'abús de substàncies en relació als que no tenen la malaltia.[4]
Alguns casos de conductes repetitives centrades en el cos trobades en bessons idèntics també suggereixen un factor hereditari.[19]
Història
[modifica]La primera menció coneguda del trastorn d'excoriació es troba al 1898 pel dermatòleg francès Louis-Anne-Jean Brocq, que descriu una pacient adolescent que tenia una conducta de gratament incontrolada de l'acne.[20]
Societat i cultura
[modifica]El trastorn d'excoriació ha estat objecte de diversos episodis d'Obsessed, una sèrie documental de televisió que se centra en el tractament dels trastorns d'ansietat. El trastorn de l'excoriació es mostra com a símptoma de l'ansietat i el TOC de Nina Sayers a la pel·lícula Cigne negre.
Referències
[modifica]- ↑ Deckersbach, Thilo; Wilhelm, Sabine; Keuthen, Nancy J.; Baer, Lee; Jenike, Michael A. Behavior Modification, 26, 3, 01-07-2002, pàg. 361–377. DOI: 10.1177/0145445502026003004. ISSN: 0145-4455. PMID: 12080906.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 Lochner, Christine; Roos, Annerine; Stein, Dan J Neuropsychiatric Disease and Treatment, 13, 14-07-2017, pàg. 1867–1872. DOI: 10.2147/NDT.S121138. ISSN: 1176-6328. PMC: 5522672. PMID: 28761349.
- ↑ 3,0 3,1 3,2 3,3 3,4 European Archives of Psychiatry and Clinical Neuroscience, 256, 8, 12-2006, pàg. 464–75. DOI: 10.1007/s00406-006-0668-0. PMC: 1705499. PMID: 16960655.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 4,17 4,18 4,19 4,20 4,21 4,22 Odlaug, Brian L.; Grant, Jon E. «Pathologic skin picking». The American Journal of Drug and Alcohol Abuse, 36, 5, 9-2010, pàg. 296–303. DOI: 10.3109/00952991003747543. ISSN: 1097-9891. PMID: 20575652.
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 5,12 Research in Developmental Disabilities, 31, 2, 2010, pàg. 304–15. DOI: 10.1016/j.ridd.2009.10.017. PMID: 19963341.
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 6,6 Depression and Anxiety, 27, 6, 6-2010, pàg. 611–26. DOI: 10.1002/da.20700. PMID: 20533371.
- ↑ Causes of Skin Picking Arxivat 2012-06-11 a Wayback Machine., including biological and environmental factors.
- ↑ Noro Psikiyatri Arsivi, 52, 4, 12-2015, pàg. 336–341. DOI: 10.5152/npa.2015.9902. PMC: 5353104. PMID: 28360736.
- ↑ 9,0 9,1 Monzani, Benedetta; Rijsdijk, Fruhling; Cherkas, Lynn; Harris, Juliette; Keuthen, Nancy; Mataix-Cols, David (2012-05-22). "Prevalence and heritability of skin picking in an adult community sample: A twin study". American Journal of Medical Genetics Part B: Neuropsychiatric Genetics. 159B (5): 605–610. doi:10.1002/ajmg.b.32067. ISSN 1552-4841.
- ↑ 10,0 10,1 Jenkins, Zoe; Zavier, Hyacinta; Phillipou, Andrea; Castle, David The Australian and New Zealand Journal of Psychiatry, 53, 9, 9-2019, pàg. 866–877. DOI: 10.1177/0004867419834347. ISSN: 1440-1614. PMID: 30895799.
- ↑ Psychosomatics, 42, 5, 2001, pàg. 397–403. DOI: 10.1176/appi.psy.42.5.397. PMID: 11739906 [Consulta: 1r octubre 2011].
- ↑ 12,0 12,1 «Excoriation Disorder: Practice Essentials, Background, Pathophysiology and Etiology». Emedicine, 10-07-2018.
- ↑ DSM-5 Guidebook: The Essential Companion to the Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition. American Psychiatric Pub, 2014, p. 870. ISBN 978-1585624652.
- ↑ Schumer, Maya C.; Bartley, Christine A.; Bloch, Michael H. Journal of Clinical Psychopharmacology, 36, 2, 4-2016, pàg. 147–152. DOI: 10.1097/JCP.0000000000000462. ISSN: 0271-0749. PMC: 4930073. PMID: 26872117.
- ↑ Advances in Mind-Body Medicine, 31, 1, 2017, pàg. 10–13. PMID: 28183072.
- ↑ Ruiz, F. J. International Journal of Psychology and Psychological Therapy, 10, 1, 2010, pàg. 125–62.
- ↑ Advances in Mind-Body Medicine, 31, 1, 2017, pàg. 10–13. PMID: 28183072.
- ↑ Craig-Müller, Sören; Reichenberg, Jason Allergic Skin Diseases, 04-07-2015.
- ↑ Monzani, Benedetta; Rijsdijk, Fruhling; Cherkas, Lynn; Harris, Juliette; Keuthen, Nancy American Journal of Medical Genetics Part B: Neuropsychiatric Genetics, 159B, 5, 22-05-2012, pàg. 605–610. DOI: 10.1002/ajmg.b.32067. ISSN: 1552-4841. PMID: 22619132.
- ↑ Brocq ML Journal des Practiciens, Revue Generale de Clinique et de Therapeutique, 12, 1898, pàg. 193–197.
